アルコールへの依存 コロナ禍で増えた? 減った?

新型コロナウイルスの影響によって自宅で過ごす時間が多くなった中、アルコール依存症や肝機能障害などアルコール関連問題の増加が懸念されている。2020年10月、国立病院機構久里浜医療センター院長の樋口進さんがオンラインで行った講演「アルコール関連問題啓発プレスセミナー」(主催・大塚製薬)から、アルコール関連問題の現状と課題をお伝えしよう。
◇ ◇ ◇
かつて「酒は百薬の長」などと言われ、少量であれば体にいいと思われていた。しかし最近になって、「健康のためにはアルコールはまったく飲まないのがベスト」という論文が発表され(Lancet. 2018;392(10152):1015-35)、世界中の左党に衝撃を与えたことが記憶に新しい。
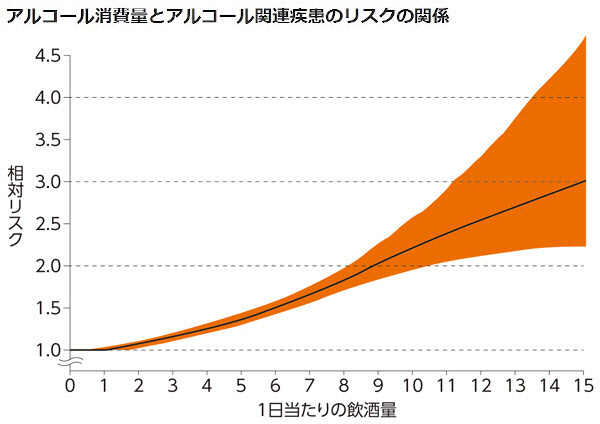
実際、酒によって健康を壊し、命を落とす人は決して少なくない。WHO(世界保健機関)によると、2016年にはアルコールの消費によって約300万人が亡くなった。これは結核、エイズ、糖尿病の死者より多く、全死者数の5.3%を占めている。アルコール依存症や有害な使用をしている人たちは約2億8300万人おり、15歳以上の5.1%が該当するという。
治療を受けている人はわずか5%
大量の飲酒によって起こる病気はたくさんあるが、誰もが思いつく代表的なものがアルコール依存症だろう。アルコール依存症とは「多量の飲酒を続けることで脳に障害が起き、自分の意志ではお酒の飲み方をコントロールできなくなる病気」と樋口さんは説明する。
この「脳に障害」という部分に注目してほしい。正常な人にとって酒量のコントロールは意志や性格の問題だが、いったんアルコール依存症を発症すると自分の意志で酒量を抑えることはできなくなる。アルコール依存症は治療を要する精神疾患なのだ。そのまま大量の酒を飲み続けていれば、生活習慣病、肝臓病、がん、認知症など多くの病気のリスクが高くなって確実に寿命を縮める。家族や周囲の人たちに迷惑をかけることも増え、やがてまともな社会生活を送れなくなるかもしれない。
にもかかわらず、多くの患者が治療を受けていない。それがこの病気の一番の問題だ。
「治療が必要なのに治療を受けていない人の割合を"治療ギャップ"と呼びますが、アルコール依存症はこれが極めて高い。国内の潜在患者数は約100万人と推計されていますが、治療を受けている患者は約5万人でわずか5%しかいないのです」(樋口さん)
WHOによる診断基準
治療ギャップが高い理由はいくつか考えられる。最も多い理由は「自覚がない」ことだろう。多くの患者は自分のことを単に酒が好きなだけであり、アルコール依存症などのはずがないと信じている。
アルコール依存症はかつて「アル中」と呼ばれた。仕事もせず、朝から晩までずっと酒を飲んで酔っ払っているイメージだ。しかし、そんな絵に描いたような患者ばかりではない。毎日きちんと会社に行き、一見普通の社会生活を送っている人の中にも依存症患者は潜んでいる。
左党にとって「ブラックアウト」(大量飲酒のせいで記憶が飛ぶこと)はそれほど珍しい現象ではないかもしれない。しかし、「このブラックアウトが起こるようになった辺りが依存症との境界線です」と樋口さんは指摘する。そもそも酒量をきちんとコントロールできていれば、記憶が飛ぶほど飲むことはありえない。ブラックアウトは酒量のコントロールが利かなかった証拠であり、依存症の入り口というわけだ。
ここでアルコール依存症の診断基準を紹介しておこう。WHOでは以下の6項目のうち3項目以上に当てはまる場合をアルコール依存症だとしている。
(2)飲酒の開始、終了、あるいは飲酒量に関して行動を統制することが困難
(3)禁酒あるいは減酒したときの離脱症状(イライラする、手がふるえる、など)
(4)耐性の証拠(飲酒量が増える)
(5)飲酒にかわる楽しみや興味を無視し、飲酒せざるをえない時間やその効果からの回復に要する時間が延長
(6)明らかに有害な結果が起きているにもかかわらず飲酒
酒好きを自認している人であれば、1つや2つは当てはまるのではないだろうか。アルコール依存症の診断基準は想像以上に厳しく、自覚がない人が多いことがよく分かる。
同じくWHOが作った「AUDIT(オーディット)」というアルコール関連問題のスクリーニングテストもあり、久里浜医療センターのHP(https://kurihama.hosp.go.jp)にも載っている。「10項目の質問に答えることで0~40点がつき、15点以上になるとアルコール依存症が疑われるというものです」と樋口さんは説明する。
実際、約4000人の成人に行ってもらった結果、15点以上になる人は男性の5.1%、女性の0.7%であり、アルコール依存症の有病率に近いという。気になる人は、ぜひ試してもらいたい。
新しいガイドラインでは「減酒」も治療目標に

治療ギャップを高くする理由の1つに、これまでは治療方法が"断酒"しかないことも大きかっただろう。自分の飲み方に問題があることを知りながら、どうしても専門医療機関には行きたくない。「酒をやめるくらいなら死んだほうがマシ」という心理だ。しかし、最近は治療の選択肢が増えているという。
「これまでアルコール依存症の治療は"断酒"の継続が唯一の目標とされてきました。しかし海外の研究を見ると、軽度の依存症の場合は"減酒"(飲酒量の低減)を維持できることが多い。ヨーロッパでは実に26カ国が減酒を治療オプションとして認めているのです」(樋口さん)
そこで日本でも2018年に「新アルコール・薬物使用障害の診断治療ガイドライン」が出された。従来のガイドラインよりも早期診断と治療に重点を置いており、「断酒」しかなかった治療目標に「減酒」も加えたことが大きな特徴となっている。
具体的には「一つの選択肢として、まず飲酒量低減を目標として、うまくいかなければ断酒に切り替える方法もある」「軽症の依存症で(中略)飲酒量低減も目標になりうる」と書かれている。考えるまでもなく、酒飲みにとって断酒と減酒では全然違うだろう。
久里浜医療センターでは、それに先駆けて2017年から「減酒外来」を始めた。減酒で目標とする飲酒量は生活習慣病のリスクを高めないアルコール量だ。
厚生労働省では「生活習慣病のリスクを高めるアルコール量」を男性は1日40g以上、女性は20g以上としている。アルコール20gとは、ビールなら中瓶1本(500mL)、日本酒なら1合(180mL)、ワインならグラス2杯(240mL)、ウイスキーならダブル1杯(60mL)程度。つまり男性の場合、「日本酒なら1日2合以内」が減酒の目標になる。
さらに、これまでアルコール依存症に使われる医薬品は「離脱症状を抑えるもの」(抗不安薬や睡眠薬)と「断酒を維持するもの」(酒が飲めなくなる抗酒薬)しかなかったが、2019年から新たに「飲酒量を減らすもの」が登場した。セリンクロ(一般名ナルメフェン)は飲酒欲求を抑える作用で減酒をサポートする処方薬だ。
軽症の患者は減酒そのものを治療目標にする。断酒すべき重症の患者も、最初のステップとして減酒を目標にする――。どちらにしても、減酒という選択肢は医療機関の敷居を低くし、治療ギャップを少なくしてくれるに違いない。
新型コロナの影響は?
2020年最大の話題は何といっても新型コロナウイルスの世界的流行だろう。
この影響によって「外で飲む機会が減って家飲みが増える」「DVや児童虐待が増える」「アルコール依存症患者の飲酒再開が増える」といった事態が予想されたが、実態はまだ明らかになっていないという。
緊急事態宣言が出された時期はアルコール消費量が減ったが、それは一時的な現象にすぎなかった。「国税庁のデータによると、ステイホームが推奨された4月と5月は例年よりもアルコール消費量が減りましたが、6月から元に戻っています」と樋口さんは指摘する。
ロンドンで通院していたアルコール使用障害者の酒量はロックダウンの前後でどう変わったのかを調べた報告がある。182人の回答者のうち、酒量が増えたのは43人、減ったのは34人、変化なしが105人であり、全体に大きな影響はなかったようだ。
2020年6月から8月にかけて、久里浜医療センターは全国の断酒会に「新型コロナと生活・健康」に関する調査を行った。2970名(対象の46.6%)が回答し、現在データを解析中だという。
「新型コロナによってインターネット依存症患者のネット使用時間が増えたことは確認されていますが、アルコール依存症患者への影響はまだ分かっていません。ただし、飲酒という行為は感染リスクを高くします。集まってお酒を飲むだけでも危険ですし、酔ってくると手洗いなどの感染症予防対策も不十分になる。お酒を飲むときは普段以上に感染予防を意識する必要があります」(樋口さん)
「リスクの高い飲酒者」は減っていない
2014年に「アルコール健康障害対策基本法」が施行され、2016年にはそれに基づく「アルコール健康障害対策推進基本計画」が閣議決定された。「現在その見直しが進められており、年内に新たな案がまとまる予定になっています」とアルコール健康障害対策関係者会議の会長も務める樋口さんは話す。
その結果、2020年3月末時点で「地域における相談拠点」は39都道府県に、「専門医療機関」は37都道府県に設置され、どちらも今年度中(2021年3月まで)に全都道府県に設置される予定となっている。なお、最寄りの相談拠点と専門医療機関は依存症対策全国センターのHP(https://www.ncasa-japan.jp)で探すことができる。
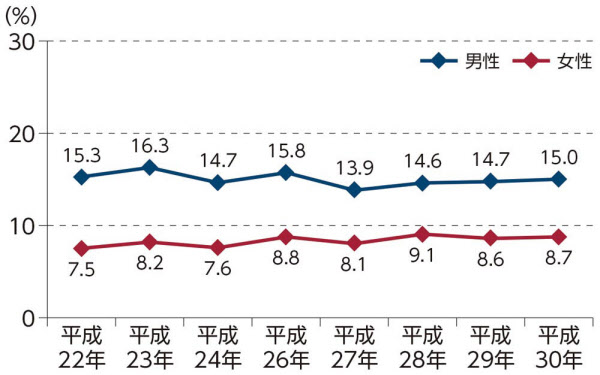
未成年者と妊婦の飲酒率も大幅に下がった。一方、効果が見られないのが「生活習慣病のリスクを高める量を飲酒している者」、つまり男性なら1日40g以上、女性なら1日20g以上のアルコールを飲んでいる人の数だ。
2016年のアルコール健康障害対策推進基本計画では、男性13.0%、女性6.4%を目標としていた。しかし国民健康・栄養調査によると2018年の時点で男性15.0%、女性8.7%で、2010年からほとんど減っていない(女性はむしろ増えている)。
生活習慣病のリスクを高める量を飲酒している者の割合(%)
酒は楽しいものだが、一方で注意が必要な"合法ドラッグ"でもある。飲みすぎは多くの病気のリスクを高くし、アルコール依存症にも直結する。重症の依存症になってしまえば好きな酒も飲めなくなってしまう。好きであればなおのこと、常に"減酒"を心がけて末永く節度ある酒を楽しみたいものだ。
(文 伊藤和弘、図版 増田真一)

健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。