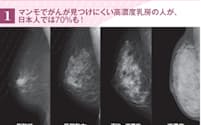
乳がん検診、30代には勧められない その代わりに…
日経BPヒット総合研究所 黒住紗織


近年、著名人の闘病告白が続き、関心が集まる乳がん。これまでは40代以上のいわゆる"好発年齢"に発症した人のケースが多かったが、今回の小林麻央さんの場合は32歳と若い。2007年に放映されたテレビ番組『余命一カ月の花嫁』のときも若い人の乳がんが話題になったが、今回の報道を聞いて、「私も乳がん検診を受けるほうがいいの?」と不安を感じた若い女性は多いはず。40代以下の世代も早く乳がんを見つけるために、マンモグラフィー検診などを受けるべきなのか。
日本では国が費用を補助する対策型検診で、40歳以上の人が2年に一回、マンモグラフィー検診を受けることを勧めているが、30代以下には検診プログラムは設定されていない。
そこで、2016年6月、東京・お台場で開催されていた日本乳癌学会学術集会の会場で、複数の乳腺外科医に若い世代が乳がんから身を守るには何をすべきなのか、検診を受けるべきなのかを質問してみた。医師たちの声は、ほぼ同じだった。
30代以下には画像検診は勧めない
「30代やそれより若い世代は原則、マンモグラフィーなどの画像検診を受けることは勧めない。ただし、月に一度、自分で乳房を見て、触って異常がないかをチェックする自己検診は習慣づけておいたほうがいい」
検診は受けたほうがいいに決まっていると思いがちだが、専門家は、「20代や30代の乳がん検診はお勧めしない」という。なぜか。それは、この世代の乳がんはまれなため、がんが見つかることより、検診のデメリットのほうが明らかに大きいからだという。
まず、20代、30代の発症率を見てみよう。国立がん研究センターがん対策情報センターの資料によると、2011年に乳がんと診断された7万2472人のうち、20代が278人(0.3%)、30歳~34歳は991人(1.3%)、35歳~39歳は2955人(4%)だが、40代は1万4341人(19.7%)、50代は1万5373人(21.2%)と40代から急増する。(データ:国立がん研究センターがん対策情報センターがん情報サービスhttp://ganjoho.jp/public/index.html)。
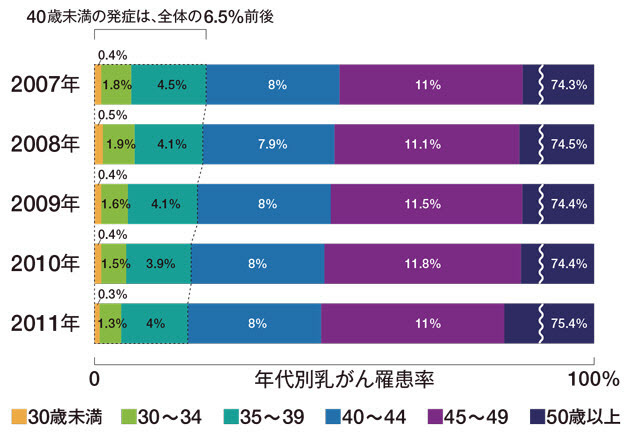
こうした状況にもかかわらず、「若い人の乳がんが増えている」とよく耳にするのは、乳がん患者数の増加に伴い、この年代の患者数も増えているから。ただし患者全体の中での比率は横ばい。実際、2007年を調べてみても、20代以下が0.4%、30~34歳は1.8%、35~39歳は4.5%で、11年と年代別の罹患率はさほど変わらない(上のグラフ)。「報道などをきっかけに、心配して受診する若い世代は確かに増えている。しかし、2014~15年の2年間に当院で超音波検診を行った39歳以下の女性9718人で、最終的に乳がんと診断された人は35歳以下では一人もいなかった。40歳以下の人は心配しすぎないでほしい」。東京都予防医学協会がん検診・診断部の坂佳奈子部長(日本乳癌学会専門医)はこう話す。
では、「若い人は、受けないほうがいい」と医師たちが口をそろえる"検診のデメリット"とはどんなものか。それは大きく3つある。
1つ目は、若い世代は乳腺濃度が濃く、マンモグラフィー検診の有効性が低いこと(「マンモで見つからない乳がんを救う『大事な質問』」を参照)。乳腺濃度の濃い若い世代は、マンモグラフィーを受けても乳がんが発見できないことが多い。一方、乳腺濃度に影響を受けない超音波健診は、現状では技術者によってレベルに差があるため、全国レベルで超音波検診を実施した場合に死亡率が下げられるという結論にはまだ至っていない。つまり、若い人が乳がん検診を受けても、正しく見つけられる可能性は限られるのだ。
精神的な負担の大きい精密検査
2つ目は、偽陽性で不要な検査治療を受けることになる不利益。検診は、健康な人を対象にがんの疑いがある人をできるだけ少ない負担で早い段階で見つけるのが目的。そのためどんな検診でも、ある一定の割合で「本当はがんでないのにがんが疑われる」と判断される「偽陽性」が発生する。
検診で「疑いあり」となった場合、「本当のがん」なのかどうかを確認するための精密検査に進む。精密検査では、マンモグラフィーや超音波検査を再度受けるよう言われるケースも少なくないうえ、乳房に注射針やそれより太い針を刺して、疑いのある部位の細胞や組織を採取する「生検」を行う場合がある。採取した組織から乳がんかどうかの確定診断をするためだ。その結果、乳がんでなかったならひと安心だが、ここまでの過程で行った画像検査や生検は不要な医療だったことになる。微弱とはいえ、マンモグラフィーで放射線を浴びる、小さな傷とはいえ針を刺される、など身体的負担が生じる。
しかも、偽陽性の割合は決して少なくない。1000人検診を受けたら、83.5人が偽陽性になるという日本の研究がある。この研究では、1000人が住民検診を受けたとき、86.3人が「要精密検査」となり、そのうち73.4人が追加の画像診断を行い、6.9人が生検を行ったという。そして、本当に乳がんだった人は1000人中2.8人だった(データ:日本乳癌検診学会誌;20,1,19-21, 2011)。どんな検診でもがんの人は1000人中2、3人程度といわれており、残りの「要精密検査」の人は不要な医療を受けることになるわけだ。

そして3つ目のデメリットは精神的な負担が大きいこと。精密検査の結果が出るまでの間、「自分はがんかもしれない」という精神的なストレスを抱える。偽陽性の問題で見過ごしがちな点だ。
「精密検査を受けて」と言われてから実際に受診して検査を受け、その結果が出るまでには短くても10日以上、大きな病院では数カ月がかかることもある。特に、がん治療で有名な病院で精密検査を受けたいと希望すれば、数カ月先まで検査の予約が入らないというのが現実。患者が不安なまま待つ時間は長引いてしまう(乳腺専門医が自分で画像を読影し、生検も行うような専門クリニックを受診すれば、比較的早く結果が分かるので精神的負担が減らせる)。
「結果が出るのを待つ期間のほうが、乳がんと告知を受けたときより精神的にきつかった」と振り返る患者は少なくない。疑われたままの状態に何週間も置かれるストレスは想像以上のもので、「このせいでうつ病になってしまう人もいるほど」(坂部長)。
私たちは検診で「がんが早く見つかる」"不幸中の幸い"というメリットにばかり目を向けてしまうが、その裏にこうした不利益を受ける人が必ず出ることを自覚して検診を受けなくてはいけないことも問題になっているのだ。
ただし、こうした不利益をはかりにかけても、乳がん罹患率が高い年代の40歳から75歳までの女性は健診を受けて死亡率を減らせるメリットが、受けないデメリットを上回る。一方、40代未満ではメリットが多くなるという根拠は今のところ、得られていない。
月1回のセルフチェックを
「でも、30代で乳がんになった人も現実にいる。それなのに何もしなくていいの?」。そう思うのは当然だろう。
そこで、どの世代もやっておいたほうがいいと乳腺専門医が推奨する月1回の自己触診を紹介する。自分の乳房の状態を知っておき、毎月、確認する習慣をつけておくと、ちょっとした変化に気づきやすくなり、異常があったときに早く見つけられる。
一番いいのは、生理が終わったタイミングで入浴時などに乳房の形を観察し、触って異常がないか調べる習慣をつけること。
やり方はこうだ。鏡に映してみて、乳房にくぼみやひきつれがあったり、乳頭から血液が出たりしていないかをチェックする。次に人差し指から薬指までの3本の指の腹で、乳房を押しながら、くまなく触ってみる。小石状の固いものが触れ、何日もそれが消えないようなら、乳がんを疑って乳腺の専門医をすぐに受診したい。「生理前に何か固いものが触る、乳房を圧すと痛いと心配して受診する人が多いけれど、それはほとんど月経前症候群(PMS)による乳房のはり。生理が始まったら違和感は消える。乳がんの場合は、いつも小石のように固い物があり、それが動かない。さらに、生理が終わってからのほうが乳房全体の張りが取れて、かえってしこりが目立つようになるなどの特徴があり、PMSの乳腺のはりとは大きく違う」(坂部長)
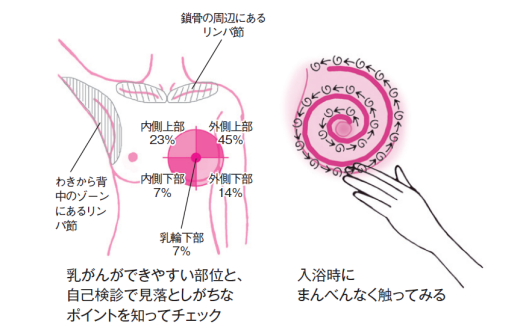
自己触診をして、おかしいなと思ったなら放置せず、すぐに乳腺外科を受診する。こうすることで、健診の不利益を減らしながら、早期に専門的な診断を受けることができる。このとき、受診すべき診療科は「乳腺科や乳腺外科」。女性の病気だからと、間違って婦人科を受診する人もいるそうだが、婦人科で乳腺の専門医も兼ねている人はまれ。必ず乳腺の専門医かどうか確認をしてほしい(日本乳癌学会が専門医リストを公開している。http://www.jbcs.gr.jp/people/people_senmon.html)。
最後に、若い人はなりにくいと書いてきた乳がんだが、例外があることもお伝えしたい。米国女優のアンジェリーナ・ジョリーさんのような「遺伝性乳がん」や、「家族性乳がん」と呼ばれるケースは、若い世代から発症することが多いのが特徴。遺伝性乳がんは、細胞の傷ついた遺伝子を正常に修復する働きを持つと分かっている2種類の遺伝子のどちらかに変異があることが遺伝子検査で確認されている人、家族性乳がんは、血のつながった近親者に乳がんや卵巣がんになった人が多く、乳がんになりやすい体質を受け継いでいる人だ(乳がん患者の2割程度が該当する[注1])。
□50歳未満で乳がんを発症した血縁者がいる
□年齢を問わず、卵巣がんになった血縁者がいる
□年齢を問わず、血縁者に初発乳がんを一人で2個以上発症した人がいる
□血縁者に男性乳がんになった人がいる
□乳がんになった血縁者が3人以上いる
□BRCAという遺伝性乳がんの遺伝子変異が確認された血縁者がいる
□抗がん剤、分子標的薬、ホルモン療法薬のいずれもの治療が難しい(トリプルネガティブ)タイプの乳がんといわれた血縁者がいる
一つでも該当する場合は、40歳未満の若い世代でも、「家族性・遺伝性乳がん」の可能性について専門医に相談し、アドバイスをもらっておくと安心
(チェックリスト出典:NPO法人日本HBOCコンソーシアムの問診票を引用、改変)
こうした乳がんハイリスクに該当する人は普通の人より乳がんになるリスクが2~16倍高くなる[注2]。上のチェックリストのいずれかに当てはまる場合は、家族性または遺伝性乳がんの可能性もあるので、もしも心配なら、通常の検診や人間ドックではなく乳腺専門医に相談してみるといい。必要なら検査や、遺伝カウンセリングを受けることが勧められるだろう。もちろん、チェックリストに該当するからといって必ず乳がんが発症するわけではないことも忘れないでほしい。
[注2]NPO法人日本HBOCコンソーシアム資料より
長くなったが、このような理由で多くの専門家は20代、30代がむやみに乳がん健診を受けるのはお勧めしていない。今日からできる最大の自己防御法は自己触診。自分の体に関心を持ち続けるためにも習慣づけたい。

ワークスタイルや暮らし・家計管理に役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。