誤嚥性肺炎から高齢者守れ 料理・発声でリスク減
死亡記事などで高齢者の死因として「肺炎」が目立つ。風邪をこじらせたと考えがちだが、実は食べ物で気管を詰まらせるなどして起きる「誤嚥(ごえん)性肺炎」が多い。寝たきりの人などは特に注意が必要だ。食事や発声の工夫で予防や症状の軽減が可能になる場合もある。生活の質(QOL)向上のためにも早めに手を打ちたい。
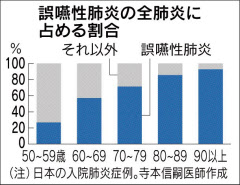
「心不全やがんの患者が誤嚥性肺炎を併発し亡くなるケースが増えている」。和光駅前クリニック内科の寺本信嗣医師(元筑波大学呼吸器内科教授)はこう実感している。年間の肺炎入院患者を調べると70代の7割、80代の8割以上は誤嚥性肺炎だという。ゆっくり悪化するので気づきにくい。
体力の衰え要因
入院や体を動かせない状態が続き体力が衰えると、食べ物や飲み物をうまく飲み込めない嚥下(えんげ)障害に陥りやすい。筋力が低下してのどの内側で気管を閉じる弁の働きが悪くなり、食べ物などの一部が誤って気管に入る誤嚥を繰り返すと肺炎の危険が高まる。脳梗塞の後遺症で起きる場合もある。
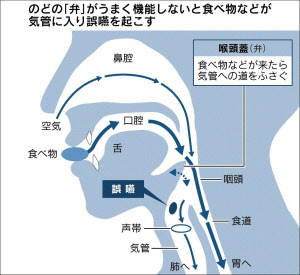
食べ物は細菌にまみれているわけではないので、肺炎の直接の原因にはならない。口内細菌や、のどや鼻にいる細菌が一緒に入ると炎症が起きる。就寝中、口が開きっぱなしで粘っこくなった唾液を飲み込むのもリスクを高める。
「誤嚥を恐れすぎて食べないのはよくない」と寺本医師は話す。呼吸と飲み込みのタイミングを合わせて食べられるよう付き添い、食後も吐かないかなど見守るのが理想だ。だが、人手不足の病院や介護施設ではなかなか難しい。
食べ物をかんだり飲み込んだりするのに使う筋肉は脳の左右の神経系統によって働き、片方がやられても機能は戻りうる。栄養を直接、胃に送り込む胃ろうの使用は選択肢の一つではあるが、東京医科歯科大学の戸原玄准教授は「すぐに見切りをつけず嚥下機能を時々確認し、回復の可能性を見逃さないことが大切」と指摘する。
誤嚥は料理の工夫でも、ある程度防げる。戸原准教授と大学のレストラン「あるめいだ」は協力して、嚥下障害があっても食べやすい「やわらか食メニュー」を開発した。日本摂食嚥下リハビリテーション学会の分類に合わせ「嚥下調整食」をそろえた。

かんだり飲み込んだりする難易度が低い料理としてブロッコリーやハムのムース、もう少し難易度が高いものにはリゾット風おじやなどがある。シェフの歌川康彦さんはパレスホテル(当時)で西洋料理を担当した経験があり「しっかりとした味わいを心がけ丁寧に作っている」。特別感があり、普段外食できない人でも気分が盛り上がって食欲が出るという。
厚生労働省プロジェクトの一環で、戸原准教授らは「摂食嚥下関連医療資源マップ」を作成。医療機関のリストや、嚥下障害に悩む人でも利用しやすい全国の飲食店を載せた。希望店は登録でき、厳密な選定基準はないが、外食先を考える目安にはなる。
「風呂場で歌」効果
食事内容以外にも、日ごろの行動で摂食障害の悪化や誤嚥のリスクは下げられる。専門家が一致して勧めるのが発声だ。呼吸のリズムと筋肉の動きが連動して動き、のどが鍛えられる。唾液が出て口の中もきれいになる。
国際医療福祉大学教授の渡邊雄介・東京ボイスセンター長は、一人暮らしで声を出す機会が減る高齢者などに風呂場で歌うよう勧める。「半身浴で30~40分、決まった曲を何度も歌うのがミソ」。うまく歌えない部分を重点的に練習すると、のどの筋肉のよい訓練になる。「1日1回、毎日実施し3カ月続ければ効果が出てくる」
姿勢にも気をつけたい。椅子に座るときには背もたれにもたれず体をまっすぐにすると、体幹が鍛えられ筋肉を保てる。飲食時はあごを引くと気道が開きっぱなしになりにくいので誤嚥防止に役立つ。
近所付き合いなどがありおしゃべりに興じる機会が多い女性に比べ、特に定年退職後、知人が少なく精神的にも気落ちする男性は誤嚥性肺炎になりやすいとされる。正確な統計はないが「仕事人間」の弊害はこんなところにも出るようだ。
◇ ◇ ◇
飲み込みや発声など指導 言語聴覚士、人材が不足
のどに何かがつかえるなど嚥下(えんげ)障害が心配なとき、何科を受診すればよいのだろうか。誤嚥(ごえん)で細菌が肺に入るのを防ぐには口の中をきれいに保つのが効果的だ。歯科に歯磨きなどがうまくできているか相談するとよい。
ただ、歯科はのどの奥までは見ない。耳鼻咽喉科で画像診断などを受けないと気管の様子はわかりづらい。呼吸の状態などを正確に知るには、呼吸器科の診断も必要だ。脳梗塞の後などは、誤嚥を繰り返さないようリハビリテーション科でケアしてもらう。
個別にこうした専門機関を次々に回るのは現実的ではない。関連科が連携して予防・治療にあたる総合病院に行き着かざるを得ない場合が多い。
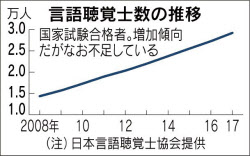
食べ物の飲み込みや発声などを指導してくれるのは言語聴覚士(ST)だ。1997年に国家資格となった。同じくリハビリで重要な役割をする作業療法士や理学療法士に比べて歴史が浅く、人数は2016年度末時点で約2万9000人だ。
失語症、聴覚障害などカバー範囲が広く、嚥下障害などに詳しい人材は不足気味という。高齢者施設で皆で発声や歌の練習をするのは娯楽とみなされて保険の対象にならないなど、制度面の課題を指摘する声もある。
(編集委員 安藤淳)
[日本経済新聞朝刊2018年2月26日付]
ワークスタイルや暮らし・家計管理に役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。