もやもや病 手足マヒや言語障害、 再発リスクも
生活支援へ専門外来
関西地方に住む50代の女性は仕事中に激しい頭痛と目まいに見舞われた。病院で磁気共鳴画像装置(MRI)の検査を受けたところ、もやもや病と診断された。
子どもの頃から年に2~3回くらい手足がしびれて30分くらい動かなくなったり学校の朝礼で貧血で倒れたりすることがあったが、大きな病気は患ってこなかった。血の流れを良くするバイパス手術を受けたものの、手足にわずかなマヒが残り治療を続けている。
◇ ◇
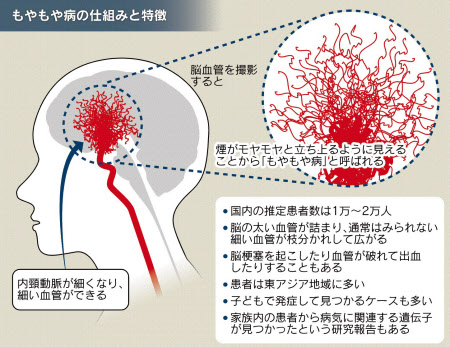
もやもや病は脳内の血液が十分に流れず手足がマヒしたり言語などに障害が出たりする病気だ。
「内頸(けい)動脈」という太い血管が細くなり脳内の血液が足りなくなると、血液不足を補うため、太い血管から枝分かれして通常はみられない細い血管ができる。
脳血管の様子をMRIなどで診ると、細い血管がモヤモヤと立ち上る煙のようにみえることから「もやもや病」と呼ばれる。1960年代後半に東北大学の鈴木二郎教授(当時)が命名したとされる。
細い血管が詰まって血液が不足したり出血したりする恐れがあり、脳卒中を起こす危険性が高い。東アジア地域に患者が多く、厚生労働省の「指定難病」だ。国内の登録患者は約1万6千人で女性が多い。
患者は少しずつ増えているが、発症が増加傾向にあるわけではなく、病気が知られて診断を受ける人が増えているとみられる。家族内で同じ病気を発症する患者からは病気に関連する遺伝子が見つかったという報告もあるが、原因はまだ分かっていない。
自覚症状がないまま生活を続ける人もいる。長年治療に携わる京都大学医学部の宮本享教授は「早期に発見することが大切だ」と説明する。最近は、薬による治療だけでなく血管を新たに補うバイパス手術などを受ければ、日常生活を支障なく送れるようになるという。
治療を受けても再発するときがあるが、バイパス手術を受けた場合は再発する確率は低くなるとの調査もある。
宮本教授らは今年1月に京大病院(京都市)に「もやもや病支援センター」を発足した。主に治療に当たる脳神経外科医に加えて、産婦人科医、精神神経科医などが協力して患者の治療に取り組む。
患者には子どもや若い女性、妊婦なども多い。妊婦では出産時に過呼吸による脳内出血を起こす恐れもある。宮本教授は「複数の専門医が連携して治療に携わることによって患者の総合的な支援ができるようになる」と強調する。同センターでは外来の時間を設けて診察を受け付けている。
もやもや病では失語症や記憶力の低下などが出ることも多く、「高次脳機能障害」と呼ばれる。関西地方に住む20代の男性は大学生時代にもやもや病を患い、考えていることが思うように伝えられなくなった。治療を受けながら就職活動を続けている。
◇ ◇
治療を受けても日常生活や就職などに支障が出るケースも少なくない。佐賀大学医学部の松島淳助教と福岡山王病院(福岡市)の松島俊夫脳・神経機能センター長は、患者がどれくらい高次脳機能障害を抱えているかを調査した。

九州地方の患者約160人から回答を得たところ、約9割の患者はほかの人から支援を受けなくても食事や入浴などの日常生活では自立していた。ただ全体の半数は「すぐに忘れ新しいことが覚えられない」といった記憶や「言葉が出ない、言い間違えが多い」という言語などに問題を抱えていた。
松島淳助教は「生活上の問題に応じたサポートやリハビリテーションが必要だ」と指摘する。病気にもかかわらず周囲の理解が不十分で、学習や就職の機会を失うこともある。
都道府県ごとに高次脳機能障害の支援拠点があり、問題を抱えている場合には相談することも大切だ。福岡山王病院も3月に「もやもや病特別外来」を設け、患者がQOL(生活の質)を保てるよう総合的な支援に力を入れる。
専門外来の開設が相次ぐ背景には2015年から政府による難病患者の支援制度が変わったこともある。
患者が安心して生活するには医療費も含めた総合的な支援が欠かせないが、患者らでつくる「もやもや病の患者と家族の会」(大阪府池田市)事務局の須戸康子さんによると、「これまで支援を受けられた患者が対象から外されたこともある」という。制度の変更に伴って診断の目安などが見直されたためとみられる。須戸さんは「厚生労働省には制度の改善を求めている」としている。
◇ ◇
難病患者支援 政府、支援対象を拡大 所得で自己負担増加も
政府は難病患者を支援する制度を2015年に見直した。支援対象となる疾患を大幅に広げた一方、これまで医療費を全額補助していた患者に所得などによって一部の自己負担を求めた。補助に限りがあるなか、就労などが難しい難病患者を支えるのが狙いだ。
難病対策の新しい制度が始まったのは15年1月に「難病の患者に対する医療等に関する法律」が施行したため。これまで医療費などの助成が受けられる対象は56の疾患だったが、新たに250の疾患を加えて合計306の疾患とした。
指定する難病の定義も明確にして、病気の原因が不明なうえに治療法が確立していないなどの要件に加えて、患者数が全人口のおおむね0.1%程度としている。
対策にかかる事業費も大幅に拡充した。厚生労働省によると、医療費助成にかかる事業規模は政府予算を含めて15年度は2221億円と11年度に比べて86%増えたほか、助成を受給できる患者数も約150万人(15年度)と11年度の約2倍になった。
その一方で、患者が治療や診断を受けたときに医療費の自己負担も見直した。所得によってこれまで全額補助を受けていた患者が5000円の自己負担を支払うケースもある。
また制度の変更によってこれまで支援を受けられた患者が対象から外れることもある。厚生労働省難病対策課は「必要ならば今後見直しも検討する」としている。
(竹下敦宣)
[日本経済新聞朝刊2016年5月29日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。