疲れやストレスが招く 帯状疱疹、若いひとにも広がる
Dr.今村の「感染症ココがポイント!」

気になる感染症について、がん・感染症センター都立駒込病院感染症科部長の今村顕史さんに聞く本連載。今回は、ある日突然、体の片側にピリピリとした痛みや赤い発疹が現れる「帯状疱疹(たいじょうほうしん)」を取り上げる。帯状疱疹の原因は、水ぼうそう(水痘)と同じ「水痘・帯状疱疹ウイルス」。国立感染症研究所の調べでは日本の成人の9割以上が同ウイルスに感染しており、ほとんどの人が帯状疱疹を発症する可能性がある。いざという時のために、発症しやすい状況や発症の兆候、症状などを知っておこう。
●帯状疱疹は過去にかかった水ぼうそうのウイルスが再び活性化することで起こる
●体の片側の神経に沿った範囲に、ピリピリとした痛みや赤い水疱が現れるのが特徴
●50歳以上で発症が増えるが、近年は若い世代でも増加傾向にある
●加齢、疲労やストレス、風邪やインフルエンザ、免疫力の低下が引き金に
●帯状疱疹が治っても、強い痛みが残る「帯状疱疹後神経痛」になることもある
●帯状疱疹の発症や帯状疱疹後神経痛は、水痘ワクチンの接種でリスクを低減できる
体の片側に痛みや水疱が現れる
――まずは「帯状疱疹」はどんな病気で、どのように起こるのかについて教えていただけますか。
帯状疱疹は水ぼうそう(水痘)と同じ「水痘・帯状疱疹ウイルス」が原因となって発症します。子どもの頃に同ウイルスに感染して水ぼうそうにかかると、治ったあともウイルスが神経の根元(神経節)に残り、一生にわたって潜伏します。このウイルスが、何らかのきっかけで活動を再開(再活性化)すると、帯状疱疹を引き起こします。
再活性化したウイルスは、神経に沿って移動していくため、発症の初期には皮膚の表面にピリピリ・チクチクとした痛みを自覚することがあります。さらに、神経に沿った範囲の皮膚に、プツプツとした赤い水疱が多発します。この水泡は、通常は体の片側に発生する特徴があります。
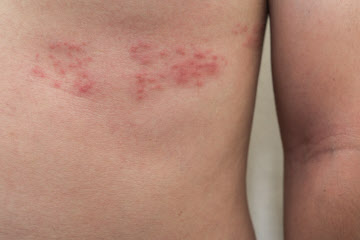
――なぜ、体の片側だけに発生するのでしょうか。
顔や体幹部の神経は、背面から左右それぞれに前面の正中部(体の左右の真ん中のライン)まで伸びています。水疱が神経に沿って広がっていっても正中部を乗り越えずそこでとどまるため、片側だけの発生となるのです。ちなみに、肋骨の間にある神経の範囲に水疱ができると、水疱が神経に沿って帯状に広がることから、「帯状疱疹」と呼ばれています。
――帯状疱疹は肋骨周辺以外に、どんな部位に発症しますか。
水ぼうそうの場合は全身に発疹が現れますが、帯状疱疹ではウイルスが再活性化した神経の部分だけに発疹が出現します。水疱が現れる可能性のある部位は、神経が通る頭部、顔面、体幹、四肢など様々です。
発疹自体は水ぼうそうと同じように、水疱が破れてかさぶたになり、やがて治っていきます。ただ、抗ウイルス薬による治療後にも、皮膚に跡が残ってしまったり、痛みが持続してしまったりすることがあります。また、顔面に発症すると、顔面神経マヒ、角膜炎、聴力障害などの合併症を起こすこともあります。
加齢、疲労やストレスが発症のきっかけに
――帯状疱疹はどんな人が発症しやすいのでしょうか。
水ぼうそうにかかったことのある人は誰でも帯状疱疹になる可能性がありますが、一般的には50歳以上で発症する人が増えてきます。高齢になるほど発症しやすく、80歳までに3人に1人が発症するといわれることもあります。ただ、近年は20代での発症も増加傾向にあります。
加齢のほかには、疲労やストレス、風邪やインフルエンザ、病気や治療による免疫の低下などが、発症の引き金になることがあります。
――若い世代でも帯状疱疹が増えているのはなぜでしょう。
最も大きな要因は、水ぼうそうにかかる子どもが減っていることです。子どもの頃に水痘・帯状疱疹ウイルスに感染すると、体の中に免疫が残るため、基本的には水ぼうそうに再びかかることはありません。ただ、その免疫は時間がたつとともに徐々に低下していくため、帯状疱疹は発生しやすくなります。
かつては多くの子どもが水ぼうそうにかかっていたので、気づかぬうちにウイルスと接する機会がありました。すると、ウイルスと接することで、低下していた免疫が高められる追加免疫効果(ブースター効果)が得られていたため、帯状疱疹の発症も抑えられていました。
しかし現代は、兄弟が減っているなど環境が変化したことによって、日常生活でウイルスと接する機会が少なくなっています。さらに、日本では2014年10月から1~2歳児を対象に水痘ワクチンの定期接種が開始され、子どもの水ぼうそうが激減しました。
そのために、以前よりも免疫の低い成人が増えていて、若年化していると考えられます。免疫の低い成人がさらに増えれば、帯状疱疹も増加していく可能性があります。
ワクチン接種で発症と重とくな後遺症のリスクを低減
――帯状疱疹はどのようにしたら予防できるのでしょうか。
日本では2016年から50歳以上を対象に、帯状疱疹の予防を目的としたワクチン接種が認められています。帯状疱疹は抗ウイルス薬で治療することができますが、治療後にも強い痛みが残ってしまうことがあり、3カ月以上痛みが持続する場合は「帯状疱疹後神経痛」と呼ばれ、日常生活に支障を来すこともあります。そのために、発症が増える50歳以上を対象に、ワクチン接種が推奨されるようになったのです。
ワクチンを接種しても帯状疱疹を完全に防ぐことはできませんが、仮に発症したとしても、帯状疱疹後神経痛の発生率は3分の1程度まで抑えられるという報告もあります。帯状疱疹後神経痛は、帯状疱疹を発症した患者の10~30%に起こり、高齢になるほど発症するリスクが高くなるといわれています。非常に強い神経痛が残るため、一般的な鎮痛剤が効かず、痛みを専門とするペインクリニックで神経をブロックする治療を要する場合もあります。
現在使用されているワクチンは水ぼうそうと同じ水痘ワクチンで、1回の接種で予防効果が期待できます。ただ、これはウイルスの毒性を弱めた弱毒生ワクチンのため、妊婦や免疫が低下した人は接種できません。近いうちに免疫力が低下した人にも使えるタイプのワクチンが使用可能になる見込みです。ただ、このワクチンは2カ月ほどの間隔をあけて2回の接種が必要です。発症や帯状疱疹後神経痛のリスクを低減したい人は、接種を検討してみるといいでしょう。
――帯状疱疹を疑う症状に気づいた場合は、どうしたらいいでしょうか。
発症初期の皮膚の違和感やピリピリ・チクチクとした痛みで帯状疱疹を疑うこともあれば、発疹が片側に出てから帯状疱疹に気づくこともあります。いずれにしても、帯状疱疹が疑われる場合は、早めに皮膚科などを受診してください。治療に用いる抗ウイルス薬はウイルスを消し去るものではなく、増殖を抑えるものなので、ウイルスが再活性化して発疹が現れる初期を過ぎると、効果が下がることがあります。また、痛みなどの症状がひどくなると、神経の痛みが消えるまでにより長い時間が必要となってきます。そして、受診後は、しっかり体を休めることも大切です。
(ライター 田村知子)

健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。















