便秘解消に前進? 初のガイドラインの気になる中身

トイレに行った後もすっきりしない、便がたまっておなかが痛くなる……。便秘は若い女性だけでなく、60歳以上の中高年の男女が多く悩まされている症状だ。「たかが便秘」と放置していると生活の質を落とし、命の危険につながることもある。
便秘の治療薬を販売するマイランEPD合同会社は、2017年11月22日に慢性便秘症についてのメディアセミナーを開催。2017年10月に日本で初めて作成された便秘のガイドライン、「慢性便秘症診療ガイドライン2017」の作成に携わった横浜市立大学大学院医学研究科・肝胆膵消化器病学教室主任教授の中島淳氏が講演を行った。その中から、便秘の現状と治療のポイントを紹介しよう。
便秘は「回数」だけでは決まらない
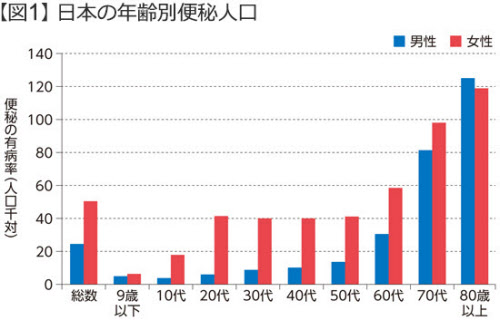
若い女性に多いというイメージがある便秘。しかし歳を取るにつれて、男女ともに便秘に悩む人が増える。2013年の国民生活基礎調査によると、80歳以上では10人に1人以上が便秘の症状を抱えている(図1)。「便秘は60歳以下では女性に多いのですが、60歳を超えると男女ともに増えて、男女差がなくなってきます。介護が必要になったことをきっかけに便秘になる方も多く、今後高齢化が進むと、ますます便秘で悩む患者さんは増えるでしょう」と中島氏。
そもそも便秘とはどのような状態なのだろうか。2017年10月に日本で初めて作成された「慢性便秘症診療ガイドライン2017」(日本消化器病学会関連研究会慢性便秘の診断治療研究会・編)では、便秘は「本来体外に排出すべき糞便を十分量かつ快適に排出できない状態」と定義されている。
この「十分量かつ快適に排出できない状態」には、大きく分けて2つのタイプがある。一つは、排便の回数や量が少ないため、便が腸の中に滞ってしまうタイプ。もう一つは、量や回数は問題ないが、便が快適に排出できず、残便感があるタイプだ。
本来体外に排出すべき糞便を、十分量かつ快適に排出できない状態
(以下のタイプに分けられる)
(1)排便の回数や量が少ないため、便が腸の中に滞るタイプ
(2)量や回数は問題ないが、便が快適に排出できず、残便感があるタイプ
よくある誤解は、「排便の回数が多ければ、便秘ではない」というものだ。毎日出ていても、便が硬いと力んでもすっきり出せない。このように出すときに不快感があったり、出した後に残便感があったりする場合も実は便秘といえる。中島氏は、「便が硬いと一度に出せないために、1日に何回もトイレに行く人がいます。すると、医師によっては、排便の回数だけに注目して、『便秘』ではなく『下痢』と判断してしまう場合もあります」と話す。
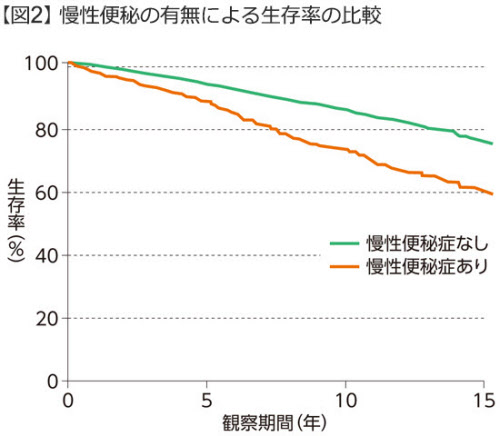
男性の場合は「恥ずかしい」という理由で便秘を隠す人もいる。しかし、便秘を長期間放置すると、たまった便によって腸に穴が空き、最悪の場合は死亡してしまうケースもある。さらに便秘は大腸がんなどの重篤な腸の疾患が原因になっていることもあるため、病院で正しい診断を受けることが重要だ。米国の調査では、便秘の人とそうでない人を比べると、便秘の人は生存率が低いというデータがある(図2)。「たかが便秘」とあなどることはできない。
エビデンスのある治療薬が次々と登場
便秘の治療では、薬を飲む前にまず生活指導が行われる。基本は、適度に運動をして十分な睡眠をとること、そして食物繊維不足に気を付けることだ。「便秘の患者さんの中には、1日2gくらいしか食物繊維をとっていない人もいます。わが国の推奨量は、成人男性で1日20g以上、成人女性で1日18g以上です。極端なダイエットでも食物繊維の摂取量が減り、便秘の原因になります。私の経験では、ダイエットが原因で便秘になると、その後10~20年は便秘が治らないことがあります。食生活の乱れは便秘の大元です」と中島氏は話す。これらの生活習慣の見直しを行っても便秘が改善しない場合は、飲み薬を使用する。
【酸化マグネシウム】便を軟らかくするが、高齢者や腎機能の悪い人は要注意
日本で古くから広く使われている薬は、酸化マグネシウム(商品名:マグミットほか)だ。この薬は、腸内で胃酸や膵液(すいえき)と反応することで塩類の濃度を高め、浸透圧を働かせて腸管から腸内へ水分を移動させ、便を軟らかくする。
酸化マグネシウムは、繰り返し使用しても効果が弱まる(便秘が悪化する)ことがないという利点があるが、腎機能が低い人や高齢者が長期間にわたって使うと、血中のマグネシウム濃度が上がり、高マグネシウム血症になる可能性がある。高マグネシウム血症は、だるさや脱力、血圧低下などを引き起こし、命に関わる場合があるため、高齢者や腎臓が悪い人が酸化マグネシウムを飲む場合は慎重に使用し、定期的に血中のマグネシウム濃度を測定する必要がある。
【センナなどの刺激性下剤】作用が非常に強力で、依存性が高い
もう1つ身近な便秘薬といえば、センナを代表とする刺激性下剤だろう。刺激性下剤は、大腸の蠕動(ぜんどう)運動を促して排便を起こす効果の強い薬だ。「日本は刺激性下剤大国といわれています。刺激性下剤は薬局でも売られている薬ですが、作用が非常に強力で、毎日飲むと水のような便になってしまいます。依存性が高く、飲む量がどんどん増えるので注意が必要です」(中島氏)。
【ルビプロストン】慢性便秘症への確かなエビデンスあり。吐き気に注意
近年、便秘の治療薬は進歩している。2012年から使えるようになったルビプロストン(商品名:アミティーザ)は、便秘治療薬としては32年ぶりの新薬だ。「これまでの便秘薬には、臨床試験に基づいた科学的根拠(エビデンス)はありませんでした。ルビプロストンは慢性便秘症患者を対象とした臨床試験を経て、どんな患者にどれくらい効果があるかという科学的根拠が確認されている画期的な薬です」(中島氏)
ルビプロストンは上皮機能変容薬と呼ばれ、今回のガイドラインで推奨度が最も高いランクに評価されている。小腸に働きかけて水分の分泌を促すことにより、便を軟らかくして自然に排出しやすくする。慢性便秘症の患者242人が、ルビプロストンを1日48μg(2カプセル)、4週間服用した臨床試験では、プラセボを服用したグループと比べて24時間以内に自発的な排便が有意に増加し、硬便やいきみなどの症状も有意に改善した[注1]。また、48週間飲み続けても効きにくくなることはなく、効果が持続するという臨床試験の報告もある[注2]。
注意点として、ルビプロストンは妊婦には使用できない。また、「若い女性では吐き気が起こることがあります。ただ、高齢者には起こりにくいため、酸化マグネシウムを使いにくい高齢者には有効性が高い薬です」と中島氏は話す。
なお、上皮機能変容薬にはルビプロストンのほかに、2017年3月に登場したリナクロチド(商品名:リンゼス)という薬がある。現在リナクロチドは、過敏性腸症候群[注3]の便秘型に限って使われているが、2017年9月に、新たに慢性便秘症に関する効能・効果追加の承認申請が行われており、承認されれば、慢性便秘症の患者にも使うことができるようになる見込みだ。
普段は「便を軟らかくする薬」、つらいときは「刺激性下剤」
では、これらの薬を医師はどのように組み合わせて使うのだろうか。中島氏によると、「普段はルビプロストンや酸化マグネシウムなどの便を軟らかくする薬を使い、便が出なくてつらい時だけ刺激性下剤を飲む」ことが勧められるという。
[注1] Johanson JF, et al. Am J Gastroenterol. 2008 Jan; 103(1): 170-177.
[注2] Fukudo S, et al. Clin Gastroenterol Hepatol. 2015;13:297-301.
[注3] 過敏性腸症候群:腸管に明らかな異常が見つからないにもかかわらず、腸の機能異常が起こり、腹痛あるいは腹部の不快感と、それに関連する便通の異常が続いている状態。下痢型と便秘型がある。

治療のゴールは、熟したバナナくらいの軟らかさと形の便になることだ。便の硬さや形状を示す指標があり、日本人は4が理想とされる(図3)。

4のような便は、トイレに行くとだいたい数十秒以内に排便できるという。これがすっきりと全て出し切る完全排便だ。しかし、1、2のように便が硬くなると、便がひび割れるため中に残る。半分くらい残ることもあり、強い残便感が起こる。「肛門は鼻や口と同じくらい繊細な感覚臓器です。そこに便のかけらが残ると非常に不快なわけです」(中島氏)
反対に、水のような便になればすべて出るのだろうか。「水のような状態の便を出そうとすると、下に出ると同時に上にも逆流して残ってしまいます。下痢のときに何度もトイレに行くのは、水状の便は一気に出すことができないためです」(中島氏)。
硬すぎず軟らかすぎない理想の便になることで、すっきりとした排便が可能になる。上手な薬の組み合わせで便秘をコントロールすれば、理想の便の硬さを保つことができる。
トイレを我慢し続けると、便意がなくなることも
生活習慣の改善、薬による治療に加えて、最後の仕上げとして必要なのが「我慢せずにトイレに行く」ということだ。トイレに行くことを我慢していると、その状態に慣れて便意そのものがなってしまう。便意がない人は女性や子どもに増えていると中島氏は指摘する。「便意を感じられなくなると、便が肛門あたりまできていても便が出せません。患者さんの中にはウォシュレットなどで刺激して出す人もいます」(中島氏)。浣腸や病院で便をかき出す処置を行うと、肛門を傷つけて便の感覚がさらになくなってしまう。そうなる前に、トイレを我慢しすぎないことも大切だ。
トイレに行ったら、前かがみの姿勢をとると便が出やすくなる。ロダンの彫刻「考える人」のようなポーズをイメージしよう。普段、直腸は肛門の手前で大きく曲がっているため便が出にくいようになっている。座って前傾姿勢をとると、直腸から肛門までがまっすぐになり、おなかにも圧がかかりやすくなる。
便秘は命にも関わり、生活の質を大きく左右する。重症化する前に適切な治療を受けることが重要だ。症状を隠したり、市販薬だけに頼ったりせず、一度病院で相談してみてはいかがだろうか。すっきりした排便で快適な生活を手に入れよう。
(ライター 井艸恵美、図版制作:増田真一、Akiko Takagi)

[日経Gooday 2018年1月18日付記事を再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。