働き盛りを襲うがん、年代別対策が決め手
日経ヘルス・フォーメン
■50歳代から増える男性のがん
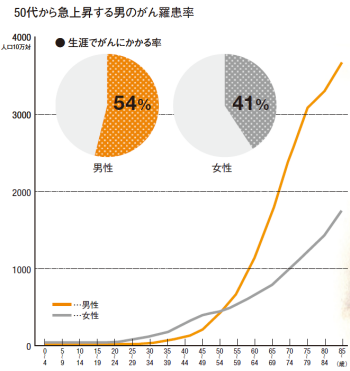
現在では、日本人の死因の第1位はがんである。がんにかかる割合(罹患=りかん=率)は年齢とともに上昇するため、高齢者の病気というイメージを持つ人が多いが、40代、50代の働き盛りで発症するケースも少なくない。国立がん研究センターがん対策情報センターでは、がんに関するさまざまな統計データを公開している。男性の年齢別のがん罹患率を示したグラフ(右)を見ると、がんと診断される人は45歳から急に増え始め、50歳から70歳にかけて上昇し続ける。
国立がん研究センターがん予防・検診研究センターの森山紀之センター長は「女性の場合、子宮頸がん、乳がんなど若いうちに発症するがんがあるため、20代から40代までは女性の罹患率の方が高いが、40代後半で男性の罹患率の方が上がり、男性の方ががんにかかりやすい傾向は生涯続く」と話す。その結果、生涯でがんにかかる率が女性が41%なのに対して男性は54%。男性は女性よりがんリスクが高いのだ。
理由としては、男性の方が喫煙率や飲酒量が多いこと、仕事などによるストレスを受けやすいこと、閉経前の女性は性ホルモンの働きで内臓脂肪の蓄積が少ないことなどが関与していると考えられる。
■早期発見で治るがんも増加
男性は、どのようながんにかかりやすいのか。2009年に死亡率が多かった部位は肺、胃、肝臓、結腸、すい臓の順になる(下右)。結腸と直腸を合わせて大腸とすると、大腸がんは第3位となる。気になるのは、すい臓がんが増えていることだ。森山センター長は「日本人も欧米のような脂肪の多い食事が増えたことと関連する可能性もあるが、それより診断技術が進歩したことで、すい臓がんが発見される例が増えた」と話す。
気になるのは、これらのがんの治療技術が、どれくらい進歩しているかだ。注目したいのは、年齢調整死亡率の推移データ(下左)である。がんは年齢が高まるほど罹患率が高まるため、社会の高齢化とともに死亡率も高まる。そこで平均寿命の影響を調整して同じ条件で死亡率を比べるために算出されるのが年齢調整死亡率だ。
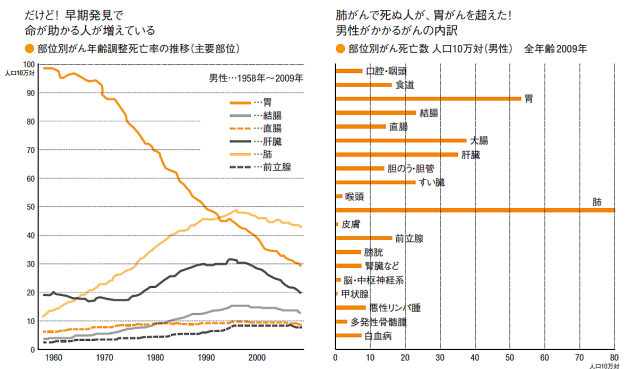
このデータを見ると日本人男性の胃がん死亡率は、1980年代までは断トツの1位だったが、その後低下を続け2009年には、ほぼ3分の1となった。このほか肺がん、結腸がんも低下傾向を示している。
森山センター長は「胃がんは食生活の改善などにより罹患率が低下している影響もあるが、集団検診や内視鏡などによる早期発見によって完治する例が増えた」と話す。同様に肺がん、大腸がん(結腸がん・直腸がん)も検診が普及しているがんである。
もちろん検診による死亡率低下を証明するためには、大規模な疫学調査が必要だ。胃については胃部レントゲン検査の有効性については証明されているものの、胃がん死亡率の低下の多くが早期発見によって成し遂げられたと結論づけることはできない。しかし、森山センター長は「年齢調整死亡率が低下しているがんは、新たな検診技術が普及していることは事実であり、がん検診が大きな成果を上げていると私たちは理解している」と話す。
がんで死なないために、私たちができることで、もっとも重要なことは、やはり検診でがんを早期発見することだといえそうだ。
■年代の特徴を見極め負担の少ない検診を選ぶ
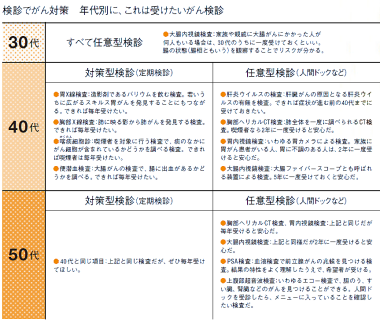
気になるのは、いつ、どのような検診を受けることが、がん予防に大切かということだ。もちろん民間の人間ドックなら、フルコースのがん検診を受けられるが、子供らが大学生へと向かう40代、50代にとって、その費用を捻出するのは大変だ。
森山センター長が提案するのは、がんのリスクを考慮して効率よく検診を受けることだ。例えば、男性の場合、30代、40代など若いうちに発症するリスクのもっとも高いのは家族性の大腸がん。遺伝が発症に関与するので、家族や親戚に大腸がんにかかった人が何人もいるようなら、30代のうちに大腸内視鏡検査を受けるといい。専門家なら大腸ポリープができる状態からリスクを見極めることもできるという。
上の表には年代別に薦められるがん検診の種類を示した。このうち対策型検診というのは、検診の有効性の科学的エビデンスやコストを考慮して、企業や自治体が行う定期検診のことである。企業の定期健康診断が該当するが、下記が健診項目に含まれていない場合もある。また、多くの自治体では40歳代からの男性を対象に、がんの集団検診を実施しているので積極的に利用するといいだろう。
一方の任意型検診は、いわゆる人間ドック。最新の検診技術を利用することができる。
■PETなど先端技術も登場、検査のデメリットも理解
こうしてみると、がん検診を滞りなく受けるということは、一般的なビジネスマンにとっては、かなり大変なことであることもわかってくる。それに加えて、最近ではPET(ペット)と呼ばれる最新技術を応用した費用負担の大きな検査方法も登場、社会の注目を集めている。もしも、自分ががんとわかったときには、できるだけ早期に発見して欲しいが、どこまで負担できるのか。
こうしたなか森山センター長は、「最新のがん検診が、人によってはデメリットになることがあることも理解しておくことが大切だ」と話す。
例えば、大腸内視鏡検査が普及し始めたとき、大腸ポリープと大腸の早期がんの区別が難しいため、大腸ポリープ切除を行う数が急増した。それでは過剰な治療になるという反省もあり、現在ではより正確な診断技術に基づいて治療方針を決めるようになった。また前立腺がんのサインと考えられているPSA検査は、高齢者に増える前立腺肥大でも陽性になる。最近では、PSAの値が高くてもすぐにがんの治療を行わず、経過を見るようになったが、検査を受けた人は不安な状態が続くことになる。
また、がん検診の有効性は、大規模な臨床研究によって「実施したほうがしないより、がんによる死亡率が下がる」ということを証明しなければならないが、新たな診断技術でのデータが蓄積されるまでには時間がかかる。
こうしたことにより「がん検診不要論」を唱える医師や学者もいるが、こうした意見に対する森山センター長の考え方は明快だ。「生命保険も、全体でとらえれば加入者が受け取る金額は支払う金額より少なくデメリットの方が大きくなる。がん検診も考え方は生命保険と同じ。将来もしがんになったときのことを個人の問題として判断し、そのときに備えるものだ」と話す。
もしものときに、いま自分はどんな準備ができるか。それが自分のがん検診をデザインする基本だといえる。
最新のがん検診技術の中でも、ペット(PET)という名称で知られているのがポジトロン断層法検査だ。従来のCT(コンピュータ断層撮影技術)が外からX線を照射することで体の断層面を画像化するのに対して、体内に微量の放射線を発するトレーサーという物質を投与し、その情報をキャッチすることで体内で起こっている変化を調べられる。がん検診の場合、がん細胞でブドウ糖代謝が非常に高まっていることを利用し全身のがんの有無を調べることができる。検査費用は1 回十数万円と高額だがその効果はどうなのか。森山センター長は「国立がん研究センターの分析では、PETを1回受けるより他の一般的がん検査をすべてしっかり受けたほうが、がんの発見率が高いという結果が出た」と話すが、頭頸部のがんなど一般のがん検診ではわからないがんも発見できるメリットがある。一度ですむメリットが高いと考える人には有用な検査だ。
がん予防の決め手は?
がんを予防する生活習慣について、世界中の研究者が調査を行ってきた。その結果、科学的エビデンスが得られているのは、禁煙、肥満の改善、過度な飲酒をやめる、の三つだ。国立がん研究センターがん予防・検診研究センターのホームページ「がんリスクチェック」では、自分の性別、年齢、体重、喫煙歴などを入力することで、がんリスクを判定してくれる。生活習慣を改めると、どれだけリスクが下がるかも示してくれる。


国立がん研究センターがん予防・検診研究センター長。がんの放射線診断の第一人者。「近年、がんの早期発見・早期治療が成果を上げていることは多くの臨床家が認めており、新たな検診技術の開発の重要性も高まっていると感じています」
(ライター 荒川直樹)
[日経ヘルス・フォーメン2012年春号の記事を基に再構成]

http://ec.nikkeibp.co.jp/item/books/198820.html
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。










