子宮体がんの腹腔鏡手術が保険適用に 体の負担少なく
「子宮がんには子宮内膜にできる『体がん』と膣に近い頸部にできる『頸がん』があるが、どちらも腹腔鏡手術では腸の癒着や感染など合併症が少ない。モニターで拡大して見ることで、がんが神経まで広がっていなければ排尿に関わる神経を正確に温存できるのも利点。開腹手術では20~40 cmの傷跡ができるが、腹腔鏡では5~15mm程度で済むため痛みが少なく、術後の回復も早い」と、がん研有明病院婦人科の金尾祐之医長は話す。
腹腔鏡手術は、腹部に4~5個の穴を開け、小型カメラや手術器具を入れて映像モニターを見ながら病巣などを切除する手術法。子宮内膜症など命に関わらない病気では、今や、体への負担が少ない腹腔鏡手術が主流となっている。
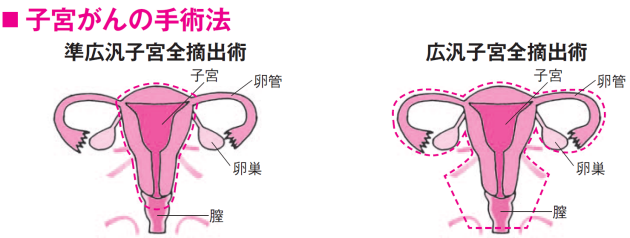
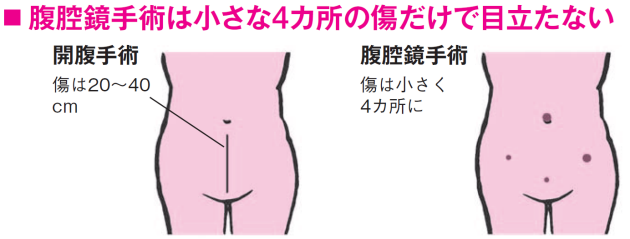
早期子宮体がんは、開腹と腹腔鏡で再発率やがんの治癒率に差がないことも分かっている。ただ、現時点で保険の対象になるのは、がんが子宮内膜にとどまっており、切除範囲が小さいIa期(患者全体の5割程度)のみ。Ib期より進んだ人は標準的には開腹手術の対象だ。

「現在、進行した子宮体がんでは、子宮と卵巣・卵管、骨盤リンパ節、傍大動脈リンパ節まで切除した後、抗がん剤治療を施すのが標準的な治療だ。だが、進行がんこそ、合併症が少なく早く抗がん剤治療に移行できる腹腔鏡手術の恩恵が大きいはず。今後はIb期以上の体がんでも保険適用になるよう働きかけたい」と金尾医長は意気込む。
一方、子宮頸がんの腹腔鏡手術は、がん研有明病院など一部の病院でのみ先進医療として実施されている。それ以外の病院では、通常は入院費も含め自費診療扱いとなるため、費用が高額になる[注1]。

昨今、肝臓がんの腹腔鏡手術においては、群馬大学医学部附属病院などで多数の死亡事例が発覚した。子宮がんでも、腹腔鏡手術の力量は病院間で差があるのが実情だ。
日本産科婦人科内視鏡学会の吉村泰典理事長は、「腹腔鏡に関する学会のアンケートで、回答した225施設で2010~14年11月21日までに12万1341件中5件の死亡が報告されたが、すべて元々の病気が原因だった。子宮がんで腹腔鏡手術を受ける際は、日本産科婦人科内視鏡学会の技術認定医と日本婦人科腫瘍学会の婦人科腫瘍専門医が両方いる病院で受けるといい」と話す。

この人たちに聞きました

がん研有明病院婦人科医長。倉敷成人病センター婦人科などを経て14年10月より現職。良性の病気も含め約2500例の腹腔鏡手術を実施。「美容面だけでなく合併症が少ないなど腹腔鏡手術の利点は多い」

日本産科婦人科内視鏡学会理事長。慶應義塾大学名誉教授。新百合ヶ丘総合病院名誉院長。内閣官房参与(少子化対策・子育て支援)。「学会技術認定医はビデオによる実技審査も厳しく高いハードルをクリアしている」
(医療ライター 福島安紀)
[日経ヘルス2015年5月号の記事を基に再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。