女性のがん検診 大腸・肺は40歳、胃は50歳から
賢く検診 大腸がん・肺がん・胃がん

女性が受けておきたい5つのがん検診。乳がんや子宮頸(けい)がん以外でも、気を付けたいのが大腸がん、肺がん、胃がんだ。40歳以上は「便潜血検査」で大腸を調べ、胸部X線検査で肺を調べておきたい。50歳以上は2年に1回バリウム検査か胃内視鏡検査を受診。年齢に合わせてきっちり検診して、がんを予防しよう。
【大腸がん】
40歳以上は年に1回便に血液が付着していないかを調べる


大腸がん検診は、40歳以上で年に1回、「便潜血検査」を行う。大腸にできたがんやポリープは出血しやすく、便が通過するときに粘膜がこすれて、血液が付着する。便潜血検査では、その便の血液の付着の有無を確認する。そのため、便を採取するときは「食品衛生などのために行う腸内細菌検査(検便)とは違って、便の表面だけをなぞるようにしてとればよい」(丹羽さん)。
ただ、がんの原因となるポリープが小さいうちは、便潜血検査では見つけにくいため、近藤さんは「40歳になったら、一度は大腸内視鏡検査を受けておくといい」と話す。異状がなければ、次の内視鏡検査は5年後でかまわない。その間は毎年、便潜血検査を受けておけば、がんを見逃す可能性は低くなる。「大腸がんは、部位別で見ると女性がかかる割合は乳がんに次ぐ第2位、死亡率では第1位となっている。注意すべきがんであることを忘れずに、しっかり検診を受けてほしい」(近藤さん)。
便が硬い場合は表面に少量の水をつけ柔らかくしてからとる

便が硬くて採取しにくい場合は「表面に少量の水をつけて柔らかくするととりやすくなる」(丹羽さん)。逆に、下痢気味で水っぽい便のときは、スティックで便をかき混ぜるようにして採取する。
便は当日と検査までの2日間のうちに出たものがいい
便潜血検査では2日分の便を容器にとって提出する。「1回の便潜血検査で大腸がんを指摘できる可能性は30~56%、2~3回で84%になるといわれている」(近藤さん)からだ。「検査の精度を高めるためには、検査当日、前日、前々日のうちの2日間で便をとって」(丹羽さん)。月経中は便に経血が混ざることがあるので避ける。「2回のうち1回でも陽性が出れば、必ず精密検査を」(近藤さん)。
【肺がん】
40歳以上は年に1回胸部X線検査を受ける
肺がん検診は40歳以上なら年1回、胸部X線(レントゲン)検査を。「本人や身近な人がタバコを吸う場合は、一度は胸部CT検査を受けて」(近藤さん)。タバコが原因でなりやすいがんは、肺の中心の肺門部にできることが多いが、レントゲンでは心臓などの臓器と重なって写るため、見落としの可能性があるからだ。ただし、50歳未満や近親者に乳がん経験者がいる場合は、医療被ばくの影響を考慮する必要があるので医師に相談を。電子タバコ愛好者の検診は今後検討されていくだろう。
タバコを吸う人はレントゲンに喀痰(かくたん)検査を追加
タバコが原因でなりやすい肺門部のがんの場合、痰にがん細胞が混ざることがある。喫煙者はレントゲンにプラスして、痰を採取して調べる喀痰検査を受けておこう。
【胃がん】
50歳以上は2年に1回バリウム検査または胃内視鏡検査で胃内部の状態を見る
50歳以上は2年に1回、胃を膨らませる発泡剤のバリウムをのんでレントゲンを撮る胃X線検査もしくは胃内視鏡検査を受けるのが基本。「バリウム検査で要精密検査になった場合は内視鏡検査を受けることになるので、最初から内視鏡検査を受けてもいい。内視鏡では近年増えている食道がんも同時にチェックできるメリットがある」(近藤さん)。内視鏡検査を実施していない自治体や施設もあるので、受けたいときは確認を。
一方、胃がんの原因となるピロリ菌の感染の有無を調べる胃がんリスク検診(ABC検診)を実施している自治体が増えてきている。こちらも一度受けてみて、感染が見つかった場合は除菌をしておくと、胃がんのリスクを下げられる可能性がある。「ただし、陰性でもがんにならないわけではないので、あくまでバリウム検査か内視鏡と併用で受けたほうがいい」(近藤さん)。
撮影台の上で体を回転させるのはバリウムを胃粘膜に付着させるため
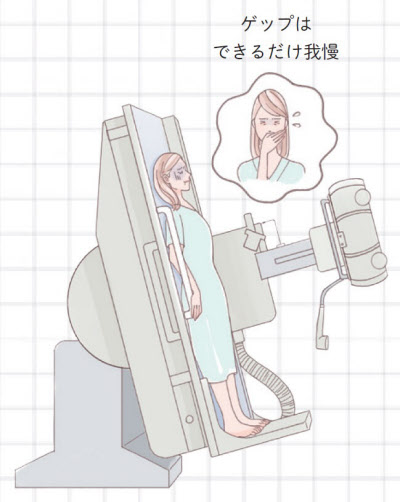
胃X線検査はバリウムをのみ、胃全体に付着させるために、撮影台の上で体を回転してから撮影を開始する。「胃が膨らんでくるとゲップが出やすくなるが、検査終了まではできるだけ我慢を。撮影時は台が左右上下に動くので、手すりをしっかり握っておいて」(井手さん)。
便秘の人はバリウム排出の支障に検査前に相談して
バリウム検査後は下剤をのみ、便とともにバリウムを排出する。「便秘がちな人は事前に相談を。検査当日に3日以上排便がない場合は検査を避けたほうがいい」(丹羽さん)。
●がん検診を受けていても心配…
大規模研究で明らかになったがんのリスクを下げる生活習慣を予防に役立てよう
国立がん研究センターでは、がんの予防研究に特化した研究班が、科学的根拠に基づいた日本人のためのがん予防法を公表している。「禁煙、節酒に加えて、ここに示した食事、身体活動、適正体重の維持の5つの健康習慣をすべて実践した場合には、女性ががんになるリスクは約40%低下すると推計されている」と研究班の井上真奈美部長。がんを予防するためには、日ごろからこうした健康習慣を心がけることも大切だ。
大規模研究で明らかになった「がんを予防する5つの生活習慣」
【Point01】活発な身体活動は大腸がん・乳がんのリスクを下げる
「活発な身体活動」とは、毎日60分歩く程度の身体活動に加え、息がはずんで汗をかく程度の運動を1週間に60分程度行うのが目安。運動習慣はがん以外の生活習慣病の予防にも有効だ。
【Point02】やせすぎ・肥満は乳がん・大腸がん・肝がん・子宮内膜がんのリスクを上げる
がんになるリスクは肥満だけでなく、やせすぎでも高まることがわかっている。「体重(kg)÷身長(m)2」で算出するBMI値は、21~25の適正範囲になるよう管理を。
【Point03】高塩分食品は胃がんのリスクを上げる
塩分(ナトリウム)全体の摂取量とがんとの因果関係は明らかになっていないが、塩辛や塩蔵魚卵など塩分濃度の高い食品のとりすぎは、胃がんのリスクを「ほぼ確実」に増加する。
【Point04】野菜・果物不足で食道がんのリスクを上げる
野菜や果物不足は食道がんだけでなく、胃がんのリスクを上げる可能性も。野菜・果物は1日400g(野菜を小鉢で5皿分+果物を1皿分)を目安に毎日食べるよう心がけて。
【Point05】飲食物を熱いままとると食道がんのリスクを上げる
飲み物や食べ物は熱いままとると、口腔内や食道の粘膜を傷つけることで、食道がんのリスクが「ほぼ確実」に高まる。熱い飲食物は少し冷ましてから口にする習慣を。
(国立がん研究センター作成「科学的根拠に基づくがん予防」より抜粋)


(ライター 田村知子、写真 室川イサオ、イラスト 関 祐子、グラフ作成 増田真一、構成 中西奈美=日経ヘルス編集部)
[日経ヘルス2018年11月号の記事を再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。