妊活女子は隠れ貧血注意 健診で4割以上、早産リスク

50歳未満の日本人女性の約5人に1人が貧血だ。貧血は目まいや倦怠(けんたい)感など「プチ不調」の原因になるが、すぐに命に関わるわけではないので放置しがち。でも実際は全身が酸欠状態に陥っており、想像以上にダメージを受けている。さらに健診で貧血の結果が出なくても、鉄の「貯蓄」がほとんどない隠れ貧血の人が4割以上という実態がある。
貧血や隠れ貧血で鉄不足の女性が妊娠すると、赤ちゃんが小さく産まれたり、早産になるなどの健康リスクが高まることも分かってきた。だから特に妊活中の女性は妊娠前に貧血を治しておきたい。女性の鉄不足の解消に力を入れる内科医の山本佳奈さんに、貧血対策の重要性を聞いた。
貧血は深刻な「国民病」、体の中が酸欠状態に
疲れ、倦怠感、目まい、肩凝り、頭痛、動悸(どうき)、息切れ……。つらくて寝込んでしまうほどではないけれど、いつもなんとなく具合が悪くて、爽快感がない。こうした不定愁訴の原因の一つが貧血だ。中でも日本人に多いのが、鉄が不足して起こる鉄欠乏性貧血(以下、貧血)。50歳未満成人女性の21.0%(※1)、つまり約5人に1人が貧血というのだから、これは国民病といっていいレベル。だが、貧血と診断されてもありふれた不調と考え、深刻に捉えていない人が多いのでは?
「貧血は日本では軽視されていますが、諸外国では国を挙げて対策が採られているほど重要な問題です。それは貧血が及ぼす影響が体の広範囲にわたり、特にお母さんになる人が貧血だと、その赤ちゃんに影響が出る可能性が高いからです」と山本さん。
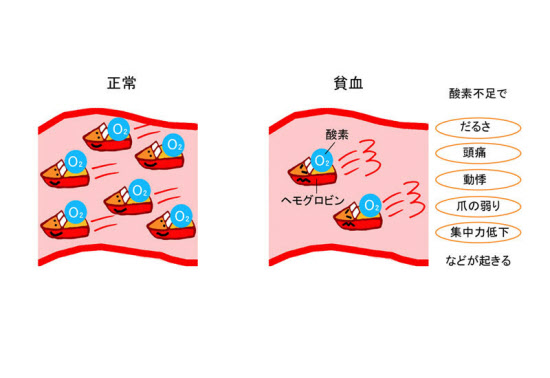
山本さんは「貧血は、体の中が酸欠に陥った状態」と説明する。
私たちが生きて活動するためにはエネルギーが必要だ。このエネルギーの材料は食事で得た「栄養素」と呼吸で得た「酸素」。これらが血液によって体の隅々に運ばれ、細胞内でエネルギーが生み出される。
酸素は赤血球に含まれるヘモグロビンというたんぱく質のおかげで全身に届けられる。
「ヘモグロビンは中に鉄を含んでいます。私たちが呼吸で得た酸素は、この鉄にくっついて全身に運ばれます。ですから、鉄が不足して赤血球が少なく、ヘモグロビン濃度が低い貧血の状態になると、十分な酸素が全身に届かなくなり、体は酸欠状態になるのです。脳が酸素不足になると頭痛や目まいが起こり、骨格筋が酸素不足になると倦怠感や脱力感が生じます。また、貧血だと動悸や息切れが起きますが、これは、体が酸素不足を補おうとして、呼吸数や心拍数を増やすからです」(山本さん)
(※1)「平成27年国民健康・栄養調査」より
肌や髪の「美容不調」も貧血が原因かも
影響が及ぶのは体の中だけではない。細胞が酸欠になると、新陳代謝も正常に行われなくなる。
「肌の細胞の新陳代謝が悪くなると、肌がカサついたり、張りが失われたり、血色が悪くなったりします。また、毛根の細胞の新陳代謝が低下すると、髪が細くなったり、抜け毛や枝毛が増えたりします。爪も薄く、割れやすくなります」(山本さん)
つまり、鉄不足は年齢より老けて見える原因になるというわけ。クリームやトリートメントなどで補っても肌や髪、爪の状態がよくならない人は鉄不足を疑ってみたほうがいい。
「実は私自身、高校生の時に無理なダイエットをして体重が30kgを切ったことがあります。肉、魚、米を極端に減らすという食生活で、エネルギーも鉄も十分に取れていなかったことは明らか。その結果、肌はカサカサで抜け毛がひどく、目の下のクマはいくら寝ても取れませんでした。きれいになりたいと思って励んだダイエットで貧血になり、きれいとは真逆の状態に陥っていたんです」(山本さん)
貧血かどうかの指標の一つが血液検査の「ヘモグロビン濃度(血色素量)」だ。成人女性の場合12mg/dl未満だと貧血とされる。
女性は月経による出血で鉄が失われるため、そもそも貧血になりやすい。それに加えて、ダイエットをするなどで食事の量が足りていない人は鉄の補給量が少なくなる。
「鉄は食事をしていても、かなり意識しないと取れない栄養素の代表。ですから、太りたくないからと食事制限している人や、仕事が忙しくて食事バランスが崩れている人は、まず、鉄不足といっていいでしょう」(山本さん)
鉄の摂取推奨量は成人女性の場合、1日10.5mgだが(※2)、実際に取れているのは20代で6.4mg、30代6.4mg、40代6.8mg。平均3~4mg不足している(※3)。この不足割合は、他の栄養素に比べて特に高い。
(※2)「日本人の食事摂取基準2015年版」より
(※3)「平成29年国民健康・栄養調査」より
健診で貧血を指摘されなくても、安心は禁物
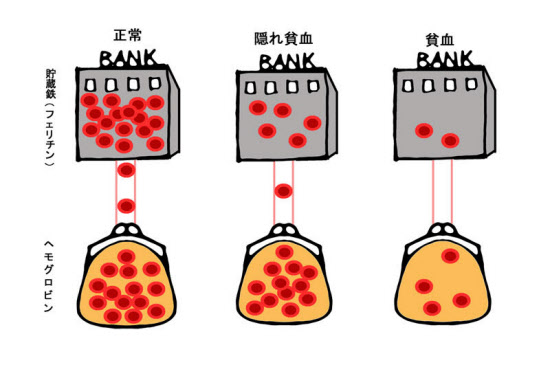
ここまで読んで、「でも、健診で貧血を指摘されなかったから大丈夫」と思った人もいるだろう。しかし、ヘモグロビン濃度が正常値範囲であっても、実は安心は禁物。というのも、多くの女性が「隠れ貧血」の状態だからだ。
私たちの体内の鉄の60~70%はヘモグロビンにくっついて血液中に、残りの30~40%はフェリチンというたんぱく質と結合した状態で肝臓や脾臓(ひぞう)などに蓄えられている。酸素を運搬するために働く鉄を「機能鉄」、体に蓄えられている鉄を「貯蔵鉄」という。
食事で取った鉄は、まず、ヘモグロビンをつくるのに使われ、余った分が貯蔵鉄として蓄えられる。貯蔵鉄は月経や妊娠など、鉄を大量に消費する「非日常」に備えた、備蓄の鉄というわけだ。隠れ貧血は、この貯蔵鉄が足りない状態。そして、20~40代女性の40%以上が隠れ貧血だという(※4)。
「鉄をお金に例えると、ヘモグロビンに含まれる鉄は財布のお金、貯蔵鉄は銀行口座の預金です。財布のお金がなくなったら、預金を下ろして使えるので当面の生活には困りません。でも収入が増えないのにこれまで通りにお金を使っていたら、銀行口座はいずれ空っぽになってしまいます」(山本さん)
酸素の運搬に使われた鉄の大部分は、ヘモグロビンの合成などに再利用されるが、毎日約1mgの鉄が汗や尿、便などから排出される。そのため、毎日の収入(食事からの鉄)が少ないと、財布のお金がすぐになくなってしまい、預金には回らない。貯蔵鉄が貯まらないというわけだ。
そして、貯蔵鉄の枯渇した隠れ貧血の人は、急な「出費」があると「家計」が破綻して貧血に陥ってしまう。急な出費とは、月経や妊娠、出産など。だから、特に月経がある世代にとって、隠れ貧血の改善も急務なのだ。
「体に鉄が十分にあるかどうかを正確に知るには複数の項目を見る必要がありますが、一般には機能鉄はヘモグロビン、貯蔵鉄はフェリチンの値を調べます。でも健診では通常ヘモグロビンしか見ないので、隠れ貧血が見過ごされてしまうのです」(山本さん)。
(※4)「平成21年国民健康・栄養調査」より、血清フェリチン15ng/ml未満の割合
山本さんは次のようにアドバイスする。「健診で貧血といわれなくても、だるい、疲れやすいなどの不定愁訴がある人は、かかりつけ医に『隠れ貧血かもしれないのでフェリチンを測りたい』と相談してみるといいでしょう。保険適応の場合、1500円程度で検査できます。また、会社の健康診断でも自費でフェリチンの検査をプラスできる場合があるようなので、気になる人は事前に問い合わせてみてほしい」
なお、フェリチンの基準値は検査機関によってまちまちで、「成人女性の場合、日本では5~157ng/mlと範囲が広く、下限が低過ぎるともいわれています。どこを下限とするかについては議論がされているところ。ちなみに、欧米ではフェリチン100ng/ml以下で鉄不足とするようです」と山本さん。
1.疲れやすい・だるい
2.氷をとにかく食べてしまう
3.「顔色が悪いね」とよく言われる
4.食生活が偏っている
5.食事制限をしている
6.月経の出血量が多い
7.爪が薄くて弱い
8.階段や坂道で、息切れしてしまうことが多い
一つでも心当たりがあれば、鉄欠乏の可能性がある。「理由ははっきりしていないが『氷が食べたくなる』のは専門家の間では有名な貧血の症状」(山本さん)。
妊活女子は、妊娠前に貧血解消を
実は、女性の中でも貧血がより深刻な問題になるのは、妊活中の人だ。「妊娠すると胎児に栄養や酸素を与えるために、母体には妊娠前の30~50%増の血液が必要になり、赤血球の材料である鉄の需要も増す」(山本さん)からだ。妊娠すると必ず貧血の検査を受けさせられるのはこのためだ。しかし、日本の妊婦は貧血の人が多い。「妊婦の30~40%が貧血(前出の※1)という数字がありますが、この数字は先進国の平均の18%よりも、発展途上国の平均の56%に近い数字なのです」と山本さん。
「妊娠初期に妊婦が貧血だと胎児に影響が出ても不思議ではない」と山本さんは心配する。そして実際、ハーバード大学の研究では、妊娠初期から中期にかけて貧血だった妊婦の赤ちゃんは、低出生体重児になるリスクが1.29倍、早産になるリスクは1.21倍(※5)との報告があるのだ。
こうしたさまざまな影響を避けるために、妊娠後の検査で貧血だと分かれば鉄剤が処方される。しかし、鉄剤を飲んでも貧血や隠れ貧血はすぐには改善されない。ここが困った点なのだ。
「妊娠が判明するのは多くは4~7週ごろで、そこから鉄剤を飲み始めても、ヘモグロビンの値が正常化するには2~4カ月、フェリチンの値が正常化するには大体6カ月かかります。つまり、胎児の骨格や臓器、神経などが形成される妊娠8~11週ごろは、まだ貧血は改善されていない状態。十分な酸素がない中で胎児の器官が形成されることになってしまうのです」(山本さん)
加えて、妊娠初期はつわりで食事の量が減るなどで鉄の摂取量も減りやすくなる。鉄剤で補おうとしても、つわりで飲めない人も多いのだそうだ。
妊娠を機に食生活を改善する人は多いが、貧血の改善に関しては「少なくとも妊娠の6カ月前には取り組み、妊娠時には貧血と隠れ貧血が改善できている状態を目指してほしい」と山本さんは呼びかける。
(※5)BMJ 2013; 346: f3443
この人に聞きました

(文 村山真由美、イラスト 平 拓哉)
[nikkei WOMAN Online 2018年10月18日付記事を再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。