のどに刺激のある強い酒 飲み続けた人の末路は?

食道がんは胃がんなどより数は多くないものの、進行すれば手術が難しくなる"怖いがん"だ。この食道がんが、お酒と密接に関係していることをご存じだろうか。さらに、お酒の飲み方やその人の体質によりリスクが大きく変わるというから聞き捨てならない。そこで酒ジャーナリストの葉石かおりが、今回は昭和大学江東豊洲病院消化器センター長・教授の井上晴洋さんに、食道がんと飲酒の関係について聞いた。
◇ ◇ ◇
スピリッツをストレートで飲み続けた知人は…
アルコール度数の高いウイスキーやウオッカをストレートで飲むと、チリチリっと焼けるような刺激がある。その刺激が"食道を降りていく"感覚は、左党ならほとんどの方が体験済みだと思う。あの何とも言えない刺激が「飲んでるな~」という感じで、たまらなかったりする。実際、私の周囲の左党にも「ウイスキーはストレートじゃなきゃ」という方が結構な割合で多い。
この飲み方、私ももちろん好きなのだが、食道がんで若くして亡くなった二人の知人を思い出す。
お二人とも"ほぼアルコール依存症"といってもいい飲み方で、カロリーをアルコールで摂取するような生活だった。夕方早くからウイスキーをストレートで飲み、ご家族によると「日にボトル一本空けていた」という。
このお二人、どちらも50代半ばで食道がんとなり、あっという間に他界されてしまった。
いずれも似たようなお酒の飲み方で、同じ食道がんになったことから、高アルコールのお酒をストレートで飲み続けるという飲み方が食道がんにつながったのではないかと私はかねがね疑っていた。
食道がんといえば、世界的指揮者の小澤征爾さんやサザンオールスターズの桑田佳祐さんなどがなったことがニュースなどで報じられている。俳優の岡田眞澄さんなど、食道がんで亡くなった著名人も少なくない。
食道がんは胃がんや肺がんなどに比べると数は多くないというが、著名人が罹患していることをニュースなどで聞くと、自分は大丈夫だろうかと不安に思う。また、食道がんは手術が難しいという話も耳にする。
お酒の飲み方は食道がんと関係あるのだろうか。き、気になる…。
私自身、イタリアンやドイツ料理を食べに行った際、「消化を促す」という言い訳で、グラッパやシュナップスといったアルコール度数の高い蒸留酒を必ずといっていいほど飲んでいる。そしてあの喉が焼ける「チリチリ」がたまらないと思う…。
これは因果関係を解明せねばならない。そこで今回は、消化器内視鏡診断・治療のプロフェッショナルで、食道がんに詳しい昭和大学江東豊洲病院消化器センター長・教授の井上晴洋さんに話を伺った。
食道がんの最大の原因は「飲酒」だった
先生、食道がんを起こす原因は何なのでしょうか? やはり飲酒が関係しているのでしょうか?
「飲酒をする方の食道がんの罹患リスクは圧倒的に多いですね。日本人が食道がんになる最大の原因はアルコールです」(井上さん)
うわー、力を込めて言い切られてしまった…(涙)。消化器内視鏡診断・治療の専門医として35年のキャリアを持ち、多くの食道がん患者を診てきた井上さん故、その一言の説得力たるや半端ない。
「私は、食道がんで来院されてきた方に、ライフスタイルや食生活、そして飲酒習慣について事細かに話を聞きます。長年、多くの食道がんの患者を診ていますが、共通するのはやはり『飲酒の習慣がある』ということ。私の経験上、食道がんに罹患した方のおおむね95%くらいは飲酒の習慣がある方、残り5%は熱い物を好む人、という傾向があります」(井上さん)
95%!!! 何とそこまで関連性があるとは思わなかった。確かにここまでくれば食道がんの主たる原因は「飲酒」だということは間違いない…。
実際、井上さんによると、食道がんの患者は7~8割が男性なのだという。「これは仕事の付き合いでお酒を飲む機会が多いことが影響していると考えられます」(井上さん)
以前、大腸がんの記事(「大腸がんのリスク、酒が確実に高める では許容量は?」)でも紹介したが、国立がん研究センターでは、日本人を対象とした、がんと生活習慣との関係を評価している。最新の研究結果を基に、がんのリスク評価を、部位別にホームページで公開している。このリスク評価では、「データ不十分」⇒「可能性あり」⇒「ほぼ確実」⇒「確実」の順に科学的根拠としての信頼性が高くなる。
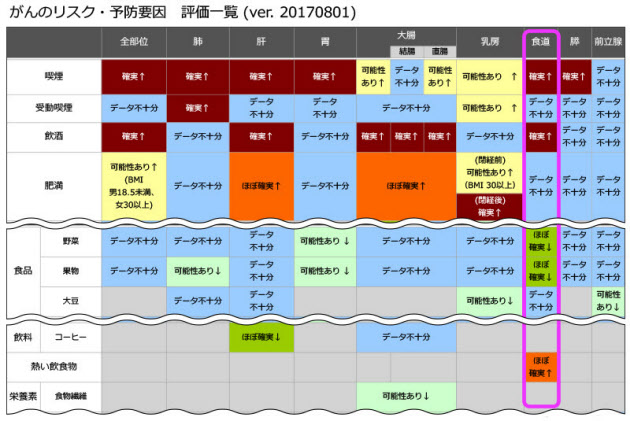
この評価で食道がんの項目を見ると、飲酒のリスクは喫煙と並んで「確実」となっている。そして、熱い飲食物が「ほぼ確実」となっている。まさに、井上さんが話した通りだ。
アルコールや熱い物による「やけど」ががんにつながる
しかし何故、お酒や熱い物を好むと、食道がんに罹患するリスクが高まるのだろう?
「食道がんを誘引する原因は『粘膜のやけど』です。お酒の場合はエタノール(アルコール)によって、粘膜の炎症、つまり"化学的なやけど"が起こっているのです。ウイスキーやウオッカなど高濃度のアルコールをストレートで飲んだ際、喉がチリチリっと焼けるような感じがする。それこそが粘膜の炎症なのです」(井上さん)
「もちろん、一回程度の急性の炎症なら、きちんとリカバリーされ、がんになることはまずありません。しかし、こういった炎症を日々繰り返し、慢性的な炎症になると、細胞組織が再生する過程で遺伝子のコピーミスが起きやすくなり遺伝子が傷つく機会が増え、がんにつながるのです」(井上さん)
「一方、熱い食べ物・飲み物は、高温による粘膜のやけどです。食道が高い頻度で熱い飲み物などにさらされると、慢性的な炎症状態になります。やはりこれががんにつながるのです。湯気が立っている味噌汁、お茶じゃないと飲んだ気がしないという方は注意が必要です」(井上さん)
あの「チリチリ」が粘膜のやけどだったとは。「喉が焼ける~」なんて、キャッキャッと喜んでいる場合ではない。本当に焼けているのだから…(しかもやけど)。
井上さんによると、胃の粘膜に比べ、食道の粘膜を覆う「扁平上皮(へんぺいじょうひ)」は非常に薄く、エタノールや温度によるやけどを繰り返すことで、扁平上皮のがんを引き起こす要因になるという。
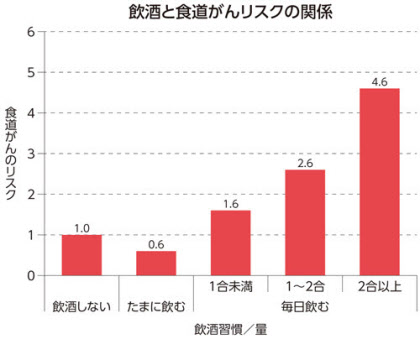
毎日2合以上飲む人は、飲まない人より4.6倍もリスクが高い
アルコール度数が高いお酒で、食道にやけどが起こり、それが続くと食道がんのリスクが高まることはよく分かった。では、ビールやワインといった食中酒として選ばれる低~中程度のアルコール度数のお酒をチョイスすればいいのだろうか。
「ビールやワインなどアルコール度数がそこそこのお酒でも、飲み過ぎたらリスクは高くなります。トータルの酒量も問題となるのです。あるビール好きの患者さんに量を聞いてみたら、『一日に10缶くらいですかねえ』という返事がきたこともありました。いくらアルコール度数が低いビールでも大量摂取すれば同じことです」(井上さん)
なるほど。「低アルコールだから、いっぱい飲んでいい」というワケではないのか。国内のコホート研究でも、毎日日本酒換算で2合以上の飲酒習慣がある人は、飲まない人に比べ、食道がんの罹患率リスクが4.6倍高まるという報告も出ている(下のグラフ)。アルコール度数が低いからといって、安心はできないのだ。
顔が赤くなる人は要注意!! アルデヒドの影響がここにも
井上さんによると、アルコールによる食道がんリスクについて最も注意しなくてはならない人がいるという。それが「フラッシャー」、つまり飲むと顔が赤くなるタイプの人である。
「実は、食道がんは、お酒をたくさん飲む人より、フラッシャーの人が発症しやすい傾向があるのです」(井上さん)
以前の記事でも解説したが、お酒に強いかどうか(アルコールの耐性)に関わるのがアセトアルデヒド脱水素酵素(ALDH2)の活性だ。この活性が弱い人は、強い毒性を持つアセトアルデヒドがなかなか分解されずに体内に長く残る。このアセトアルデヒドは発がん性物質で、体内に長く残ると、がんにつながる。
顔が赤くなるフラッシャーの人とは、両親から活性が高い遺伝子と、活性が低い遺伝子をそれぞれ引き継いだタイプで、まったく飲めなくはないが、酒は基本的にあまり強くない。(※詳しくは「お酒で赤くなる人、ならない人 がんのリスクも違う」を参照)

井上さんによると、一番危険なのは、「以前はすぐに顔が赤くなってあまり飲めなかったのに、長年、付き合いなどで酒が鍛えられ、飲めるようになった人」だという。
「長年の飲酒による酵素誘導で、アルコールが飲めるようになっても、遺伝子によって決められたALDH2のタイプは変わりません。つまりアセトアルデヒドに長くさらされることになるわけです。飲めることをいいことに慢性的な飲酒を続けていると、食道がんに罹患するリスクが高くなります」(井上さん)
これを聞いて「ドキッ」とされた方も少なくないだろう。食道がんは「働き盛り」といわれる40~50代の男性に多い。「元来、お酒には強くないのに、営業的な付き合いが長年続いたことで強くなった」という方はなおさら注意が必要である。
井上さんによると、お酒をまったく飲めない人(ALDH2の活性が低い遺伝子を2つ持っている人)は、お酒を飲めないため食道がんにはあまりならないという。一方、ガンガン飲める酒豪タイプの人(ALDH2の活性が高い遺伝子を2つ持っている人)は、アセトアルデヒドの分解能力が高く、やはり食道がんになることは少ないという。怖いのはフラッシャーの人、特にフラッシャーなのに鍛えて飲めるようになった人だ。
そして、井上さんはこう続ける。
「また、アセトアルデヒドは肝臓で代謝され、血液を介して全身を巡ります。そして唾液にも入ってきます。これは『酒臭い』状態を指します。唾液中のアセトアルデヒド濃度は血中濃度よりも高く、これにより食道の粘膜がアセトアルデヒドの毒性にさらされます。つまり、アルコールによる粘膜やけどとのダブルパンチとなるわけです」(井上さん)
アルコールとアルデヒドのダブルパンチ。考えただけでも喉がヒリつく。「酒臭い」と言われる時、食道がそんな危険にさらされていたなんて…。
濃い酒注意! 酒量も抑える、休肝日も大事
では、食道がんのリスクを下げるためには、何をどう注意したらよいのだろう?
「まず大前提として、アルコール度数の高いお酒をストレートで飲むのを避けることです。ウイスキーやウオッカのように、アルコール度数が40度以上あるお酒を好んで飲む方は『頸部食道がん』といって、食道の入り口近くにがんができやすい傾向にあります」(井上さん)
とにもかくにも喉が「チリチリ」となるアルコール度数の高いお酒は、最も危険ということである。
そして上述したように、酒量もきちんと抑える必要がある。
「聞き慣れたセリフだと思いますが、まずは酒量のトータル量を見直し、適量(純アルコール換算で20g=日本酒換算で1合)を守ること。ほろ酔い程度でやめておくことです。やけ酒、痛飲はもってのほか。リラックスして、楽しんで飲みましょう」(井上さん)
水分の摂取も重要なポイントだと井上さんは話す。「お酒を飲む際は必ず水を飲むよう心がけてください。水によって、アルコールによる食道への刺激を緩和し、カラダの中のアルコールを希釈することが大事です。また、アルコール摂取により脱水が進みますので、水分を補給する必要があります」(井上さん)
日本酒造組合中央会でも、日本酒や本格焼酎などを飲む際、水を飲むことを推奨している。確かに水をきちんと飲んでいると、トイレの回数が増えるし、翌朝も酒臭いことはまずない。
「また週1回でいいので休肝日を設けることも大切です。24時間、しっかりと肝臓を休ませ、細胞の再生を促しましょう。慢性的にお酒を飲む習慣がある方は、大して飲みたくもないのに『惰性』で飲んでしまうことが多々あります。カラダが欲していない時は無理に飲まずともいいのです」(井上さん)
最近こそなくなったけれど、私も「惰性」で飲んでいた。日が傾き、料理を作りながら無意識に缶ビールをカシュッと開けていたっけ。この惰性飲みをやめ、休肝日を設けるようになってから、すこぶる体調がいいし、血液検査の数値も改善した。やはり細胞、肝臓を休ませることは大切なのだ。
このほか、野菜や果物も意識的にとってほしいと井上さんは話す。
国内のコホート研究でも野菜と果物を多く摂取するほど食道がんのリスクが低いと報告されている(Int J Cancer. 2008;123:1935-1940.)。国立がん研究センターの「がんのリスク・予防要因 評価一覧」でも、野菜や果物の摂取が食道がんのリスクを下げるのは「ほぼ確実」としている。
上記のコホート研究では、キャベツ・大根・小松菜などの十字花科の野菜で統計学的に有意な関連が見られた。これらの野菜には、実験研究などで発がんを抑制するとされるイソチオシアネートという成分を含んでいる。
井上さんは、「抗酸化作用の高い果物なども同時にとるといいでしょう。ただし野菜と果物だけをとるのではなく、たんぱく質や食物繊維などをバランスよく食べるようにしてください」とアドバイスする。
50歳を過ぎたら、年に一度は内視鏡検査を!
飲酒などの生活習慣を改善すると同時に、必須となるのが、定期的な検査である。井上さんは「年に一度は内視鏡検査を!」と話す。
「食道がんは初期の場合、痛みなどの自覚症状がありません。ですので『無症状であっても、定期的に内視鏡検査を行う』ことが早期発見のカギとなります。粘膜でとどまる早期のがんであれば内視鏡を使っての手術になるので、カラダの負担もさほどありません」(井上さん)
「そのためには、一般の内科や人間ドックなどで、胃の内視鏡検査(上部消化管内視鏡検査)を自主的に受ける必要があります。この検査をすれば、咽頭、食道、胃、十二指腸までをひと通りチェックできます」(井上さん)
内視鏡検査は「おえぇ!」となるので恐れる人も少なくないが、井上さんによると、昔に比べ、今は格段に楽になっているという(実際には病院にもよるそうだが)。井上さんの患者の中には「え、もう終わったんですか?」と話す人もいるのだそうだ。
「食道がんは進行すると、外科的手術となり、患者さんの身体的負担もかなり大きくなります。50歳を過ぎたら人間ドックのオプションなどで、年に一度は内視鏡検査をされることをお勧めします」(井上さん)
外科的手術となると、肋骨の間を切開し、肺や心臓の奥にある食道のがんやリンパ節を切除して、胃を持ち上げて食道とつなぐという大掛かりなものになる。聞いているだけで患者の負担が大きいのが分かる。もし食道がんに罹患しても、初期の段階で見つかるよう、定期的な検査は欠かせないのだ。
私もそうだが、酒好きの人は酒を飲む機会が多いのだから、食道がんのリスクは通常の人より確実に高くなる。内視鏡検査は毎年欠かさず実行するとして、そもそも酒の飲み方を一考すべきだろう。「高濃度のお酒をストレートで飲む時の喉のチリチリした刺激がたまらない」なんて言っていてはダメ。一生長~く酒を飲み続けるためにも、酒には刺激ではなく、癒やしや楽しさを求めてほしい。

(エッセイスト・酒ジャーナリスト=葉石かおり)
[日経Gooday2018年9月4日付記事を再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。















