症状が出てからでは遅い 健診で分かる腎臓の危険信号
この季節、猛暑の中の外出や寝苦しい夜は大量の汗をかくので、いつもよりも水分を多めに取っている人が多いのではないでしょうか。
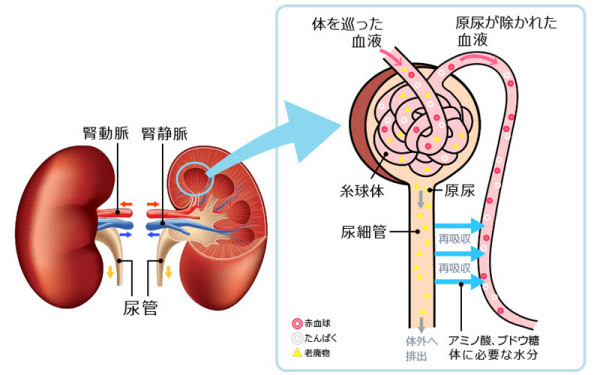
こうした季節でも休むことなく、体の中の水分量を調節して脱水を防ぎ、老廃物を排出し、塩分(ナトリウム)やカリウム、リン、カルシウムなどの電解質バランスを調節してくれているのが、腎臓です。腎臓はさらに、体液のpHバランスを調節し、赤血球をつくるホルモンや血圧をコントロールするホルモンを分泌する役割や、骨の維持に不可欠なビタミンDを活性化する役割も担っています。腎臓の中の「糸球体」と呼ばれる毛細血管が1日にろ過する血液の量は、144リットル。実に2リットルのペットボトルの72本分にも相当します。
そんな働き者の腎臓ですが、普段は存在を主張することもなく、とても地味な存在。メタボ(メタボリックシンドローム)やお酒の飲みすぎが気になり、「普段から血圧や血糖値、コレステロール、肝機能などには気を使っている」という人でも、自分の腎機能の数値を把握している人は少ないかもしれません。
しかし、いざ腎臓に異常が生じ、それを放置すると、深刻な末路が待ち受けています。
腎機能の低下は生命の危機、症状が出てからでは遅い
腎機能が低下すると、まず、本来なら尿中に捨てられるはずの老廃物が、血液中に残って体内にたまり、食欲低下や吐き気、だるさ、頭痛などが起きてきます。電解質のバランスが崩れ、ナトリウムが体内に過剰になると、体液量が増加してむくみが生じたり、血圧が上がったりしますし、カリウムの濃度が上がれば脱力や不整脈などを引き起こします。赤血球が十分に作り出せなくなると、貧血に陥ります。ビタミンDが活性化されなくなると、骨がもろくなります。最終的には、末期腎不全となり、人工血液透析や腎移植を受けなければ生命を維持できない状態にまで陥ります。
腎臓が傷ついたり、働きが低下したりする「慢性腎臓病(CKD)」の患者数は約1300万人にも上るといわれています。透析患者も32万人を超え、この40年間でなんと25倍に増加しています。
慢性腎臓病は「毛細血管の病気」なので、高血圧や肥満、脂質代謝異常(高コレステロールや高中性脂肪)、糖尿病など、血管をもろくしたり硬くしたりする生活習慣病を併せ持つ人が多く、これらの合併症として、心血管疾患(脳卒中、狭心症、心筋梗塞など)で亡くなる人も多いのも特徴です。
さらに怖いのは、上記のような自覚症状が現れるのは、腎臓の異常が深刻になってからだということです。
「かなり腎臓の状態が悪化しても、自覚症状が現れないことは珍しくありません。なんだか体調がすぐれないといって受診したら、既に末期腎不全になっていて、その日から透析療法が必要になる人もいるのです」と、腎臓病のスペシャリストである、地域医療機能推進機構(JCHO)東京高輪病院院長の木村健二郎さんは話します。
「尿たんぱく」と「クレアチニン」は必ずチェック!
こうした「いきなり透析」を防ぐために、普段の健診で気を付けておくべきことはどんなことでしょうか。
「健康診断で腎臓の状態を知るために重要な指標は、尿たんぱくと血清クレアチニンの2つです」と木村さん。
慢性腎臓病ではおおざっぱに言って2つのことが起こっています。それは、「腎臓の傷害(血液のフィルターの役割を果たす糸球体が傷ついている)」と「働きの低下(糸球体のろ過量が低下している)」です。
このうち、糸球体が傷ついているかどうかが分かるのが、尿検査の「尿たんぱく」の項目。これが陽性(+)になるということは、糸球体が傷ついた結果、尿の中に本来漏れ出してはいけないたんぱくが漏れ出していることを意味します。
尿たんぱくは陽性の度合いが大きいほど、腎臓の傷害の程度が大きいことが疑われ、その後の17 年間に透析導入となる割合は、(3+)以上の人で16%、(2+)の人で約7%という報告もあります[注1]。それと同時に、心筋梗塞や脳卒中を発症するリスクも高まります。尿たんぱく陽性の状態が3カ月間続けば、慢性腎臓病と診断されます。
一方、腎臓の働きの低下は、血液検査の血清クレアチニンの値が上昇することで分かります。
「クレアチニンは、筋肉でつくられる体内老廃物の1つです。腎臓でのろ過量が低下すると、血液中のクレアチニン濃度が上がってきます」(木村さん)
慢性腎臓病の診断では、この血清クレアチニンの値を特定の計算式に当てはめ、「推算糸球体ろ過量(eGFR)」という値を求めます。腎機能が正常の場合、eGFRは100(mL/分/1.73m2)になります。eGFRが60(mL/分/1.73m2)未満の場合、腎機能が正常の60%未満に落ちていることを意味します。その状態が3カ月以上続けば、やはり慢性腎臓病と診断されます。
日本慢性腎臓病対策協議会のホームページなどでは、血清クレアチニン値と年齢、性別を入力すればeGFRを自動的に算出できる機能があるので、クレアチニンの値が分かったら、自分のeGFRを求めてみましょう。もし60を切っていたら、それは危険信号です。
腎機能の検査値を理解して、「いきなり透析」を回避しよう
慢性腎臓病が進み、深刻な事態に陥る前に、自分の努力で腎臓の状態を改善することはできるのでしょうか。
「まずは慢性腎臓病の背景をよく見極める必要があります。生活習慣病が原因となっているものは、それらをしっかり治せば悪化が抑えられる、あるいは良くなる可能性もあります。一度傷ついた糸球体を治すことは難しいのですが、そこから漏れ出すたんぱくの量は減らすことはできます」と木村さん。
◇ ◇ ◇
いかがでしたか。長寿の時代になったからこそ、腎臓に負担をかけすぎない生活を心がけ、寿命をまっとうするまで「元気に長持ちさせる」努力がますます必要になってきています。まずは健診の項目をチェックして、あなたの腎臓が危険信号を出していないか、確認してみましょう。
[注1] Iseki K, et al. Kidney Int. 2003;63:1468-1474.
[日経Gooday 2017年8月16日付記事を再構成]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。