がん発見に期待 カプセル内視鏡で大腸の病気を調べる
飲み込んで消化管の中を検査するカプセル内視鏡が、患者数が多い大腸の病気や検査で使えるようになってきた。保険適用できる患者の対象が広がり、従来の内視鏡検査が難しい人の新たな選択肢になっている。ただ、まだ性能や実施体制に改善の余地があり、診療所などでの普及をどう進めるかなどの課題も浮かぶ。
下痢に悩まされていた愛知県一宮市在住の女性(45)は11月、藤田医科大学病院で大腸検査が必要と言われた。肛門から入れる内視鏡検査には抵抗があると主治医に伝えたところ、カプセル内視鏡を使うことを勧められた。
受けてみると、痛みや恥ずかしさを感じずに済んだという。大腸には異常が見つからなかったが、口から飲み込んで消化管全体を調べられたため、胃のポリープが見つかった。病院で下剤を大量に飲むなどの面倒もあるが、女性は「受けて良かった」と話す。
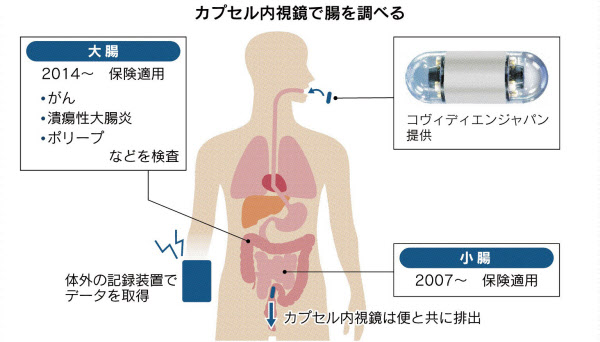
カプセル内視鏡は2007年に、小腸を対象に国内で保険が適用された。胃や大腸の検査に使っていた従来の内視鏡が届かず中の様子がわかりにくいため、小腸は「暗黒の臓器」などとよばれていた。カプセル内視鏡の登場で難病も多い小腸の炎症疾患などを診断しやすくなり、全国の病院で導入が進んだという。
約7年前に大腸の検査でも保険診療が可能になった。20年に範囲が拡大し、心臓病などの持病があったり、大腸が長めで内視鏡検査が難しかったりするケースなど、より多くの患者に使えるようになった。
カプセル内視鏡は長さ約3センチ、小指の先ほどの大きさだ。プラスチックのカプセルの中に小型カメラなどの部品が入っている。前日から下剤などを飲み、大腸を空にしてのぞむ。当日は病院でカプセル内視鏡を飲み込み、撮影データを受信する装置を携帯する。下剤をさらに飲んで、数~十数時間後にカプセルの排せつを確認できたら終了だ。医師の読影には時間がかかるため、患者は後日結果を聞く。
大腸は、がん検診の検便検査などで要精密検査と出ても受診率が低い。精密検査は主に内視鏡を使うが、肛門から入れることに抵抗や苦痛を感じる人が多いのも理由のひとつだ。カプセル内視鏡は口から飲み込むだけで検査できるため、藤田医科大学の大宮直木教授は「普及すれば、大腸精密検査の受診率向上につながる可能性がある」と期待する。
実際、全国44病院で16~19年に大腸のカプセル内視鏡検査を受けた約1000人の分析でも、がん検診で便潜血のあった人の検査が最も多かった。潰瘍性大腸炎が次に多く、腹痛や腹部の違和感が続いた。ただ国内での医療機関での導入数は小腸検査に追いついていない。
国内向けに製造販売するコヴィディエンジャパン(東京・港)によると、同社のカプセル内視鏡は国内で小腸用が約700施設、大腸用が約200施設で使われている。新型コロナウイルスの感染リスクを考えて大腸用にカプセル内視鏡を新たに導入したケースも数例あったというが、保険適用拡大のあともあまり増えていないという。
課題も見えている。全国の症例分析によると、大半の人では、カプセル内視鏡で大腸全体を観察できた一方、一部は途中までしかデータがとれなかった。大腸の形や長さによっては、カプセルの通過に時間がかかり過ぎるためだという。詳細に見たい部位や取り除きたいポリープなどが見つかったとしてもその場では対処できない。後日、従来の内視鏡検査をやり直す必要がある。
検査の体制整備の充実も必要だ。下剤の飲み方の指導などのほか、検査後は、医師などが数万枚の画像を読影してから診断する必要がある。
カプセル内視鏡に詳しい若宮渡部医院(千葉県市原市)の渡部宏嗣副院長は、「従来の検査を受けられない人の選択肢が増える意義は大きい」と指摘する。ただ、スタッフの負担なども考慮して同院ではまだ取り入れていないという。「読影支援や前処置の軽減などでより簡便に実施できるようになれば、カプセル内視鏡がむしろクリニックの診療の負担軽減にもつながるかもしれない」と話す。
◇ ◇ ◇
大腸がん 精密検査の受診率低く
日本ではがんの中で、大腸がんの発症者数が部位別で一番多い。厚生労働省の全国がん登録の報告によると、17年に大腸がんと診断された人は約15万3千人にのぼる。女性は乳がんに次いで2番目に多く、男性は前立腺と胃に次いで3番目だ。同省の19年人口動態統計では、死亡数も肺がんに次いで2番目に多い。
19年の厚生労働省の国民生活基礎調査によると、大腸のがん検診の受診率は男女共に半数以下だが、10年以降は徐々に向上している。検診で必要と判断された場合は、内視鏡やX線を使った精密検査に進む。
住民検診の実施などを担う日本対がん協会の調査によると、17年度のがん検診で精密検査が必要とされた約15万4千人のうち、実際に精密検査に進んだ人は約10万6千人(約69%)にとどまった。死亡率を下げるには、精密検査の受診率を上げる必要があるため、カプセル内視鏡の普及に期待する声は多い。
(スレヴィン大浜華)
[日本経済新聞朝刊2020年12月28日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。