小児の放射線被曝を防ぐ 医療検査は低線量・エコーで
コンピューター断層撮影装置(CT)検査など放射線を使った医療行為による日本人の被曝(ひばく)量が世界で最も高い水準にある。特に小児は成人よりも放射線の影響を数倍受けやすく、がんや発育上のリスクが高い。医療被曝を減らすため、放射線量を抑えた検査法や超音波を使うエコー検査の活用など取り組みが広がっている。
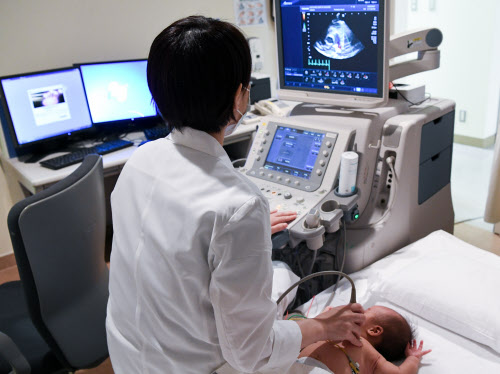
自治医科大さいたま医療センター(さいたま市)の小児科で、医師がベッド上の新生児の胸部に超音波発信器を当てた。疑われていたのは先天性心疾患。赤と青で示される血液の流れや心臓の動きを画面上でリアルタイムに観察した。エコー検査は放射線を使わず、医療被曝は生じない。同センターの市橋光教授が活用に力を入れている。
環境省によると、日本の年間の医療被曝量は3.87ミリシーベルトで、世界平均の0.6ミリシーベルトを大きく上回る。CTが普及し、高度な医療が提供されていることを反映している面もある。
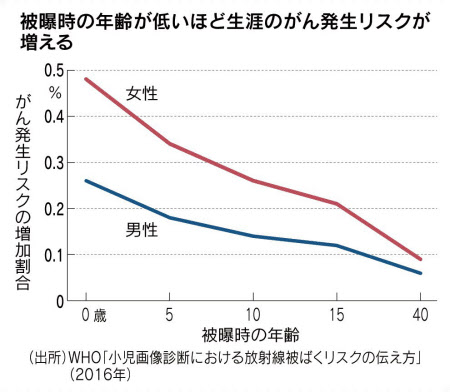
日本小児放射線学会などが作成した「小児CTガイドライン」によると、小児は放射線に対する感受性が成人の数倍高い。体格も小さく、成人と同様の撮影条件では臓器あたりの被曝量が2~5倍になる。世界保健機関(WHO)も被曝時の年齢が低いほど、生涯のがん発生リスクが増加するとして注意を呼びかけている。
エコー検査では超音波が出る発信器を体の部位に当て、跳ね返る信号を解析することで病巣を見つける。検査中に泣き出したり、暴れたりしがちな小児でも検査しやすい。CT検査の場合、鎮静薬を投与して動かないようにすることもあるが、エコー検査なら不要だ。医師や家族が小児の隣で様子を見守りながら診療できる。
市橋教授は「被曝を避けるために、どのような疾患でもCT検査より先に、まずエコー検査を『第1の選択肢』とすべきだ」と強調する。小児科でのエコー検査の普及、活用は十分とは言いがたい。日本超音波学会に所属する医師のうち、小児科医はわずか1.4%。全医師に占める小児科医の割合は2018年時点で5.6%で、同学会の小児科医の割合は低い。
エコー検査にはCTやレントゲン検査とは異なる、独特な技術の習得が必要だ。「激しい腹痛」を訴える患者に急性虫垂炎(盲腸)の疑いでエコー検査をする場合、虫垂を的確に探し、画面に映し出すには経験と修練が必要だ。画像を見て正常な状態か評価する知識も求められる。
市橋教授は小児医療へのエコー検査の普及をめざし、14年に日本小児超音波研究会を立ち上げた。技術の習得には早くても1年はかかるといい、「開業医を含め、すべての小児科医が習得するのが望ましい」と話している。
「診断に影響のない範囲で被曝をできる限り低くするのが国際的な共通認識だ」と訴えるのは日本小児放射線学会の宮崎治副理事長。CT検査は線量を多くするほど詳細な画像を得られるが、「検査を行うメリットが被曝のリスクを上回ることが前提」と強調する。
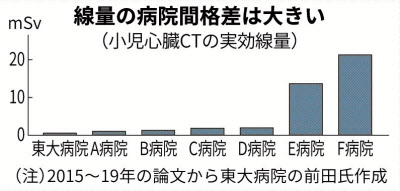
東京大病院では先天性心疾患などの診断のため心臓CT検査を行う際、体積から小児検査に必要な線量を計算し、低線量の目安とされる1~3ミリシーベルトをさらに下回る0.3ミリシーベルトで検査する。同病院の放射線科医、前田恵理子氏によると、小児の心臓CT検査では施設によって放射線量に最大70倍以上の格差があるといい「線量を適正に管理できていない病院が多い」と指摘する。
前田氏は19年9月、「日本小児心臓CTアライアンス」を設立し、普及啓発活動を始めている。今年2月に東京で開かれたセミナーには全国から定員を上回る80人が参加した。新型コロナウイルスに対応するため、オンライン教材も作成中という。前田氏は「小児の被曝低減にはまず、医療従事者の意識改革が必要。低線量化を全国に広げていきたい」と意気込んでいる。
◇ ◇ ◇
「被ばく低減」認定は128施設
日本診療放射線技師会は2005年から「医療被ばく低減施設」の認定を始めたが、認定は全国で128施設にとどまり、こども病院は1施設のみだ。
放射線量の最適化に努め、機器の品質管理や患者への説明を徹底しているかを書面や訪問でチェックする。審査に1年程度かかるほか、認定されても診療報酬加算などの直接的な利益はない。放射線医学総合研究所人材育成センターの赤羽恵一・研究統括は「医療放射線への意識が低い状況が続いている」と嘆く。
厚生労働省は19年3月に医療法の改正施行規則を公布(20年4月施行)し、放射線の安全管理義務を明確化した。同省が同年10月に策定したガイドラインでは患者の線量記録や、学会などでつくる「医療被ばく研究情報ネットワーク」がまとめた目安を活用し、線量を最適化するよう求めた。
海外では線量を法的に規制する国も多い。同省の対応について赤羽氏は「状況が変わる契機になる」と期待している。
(福田航大)
[日本経済新聞朝刊2020年9月21日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。