男性不妊、検査しやすく 窓口広がり女性の負担も軽減
不妊の原因の半分は男性側にもあるとされるなか、男性も受診しやすいように男性専門のクリニックや、夫婦で受診しやすいように男女の治療を統合した病院も出てきている。これまで検査や治療は婦人科が中心だったが、検査の身体的負担が少ない男性も初期から受診すれば、女性への負担を減らせることも。自治体も「男性不妊」の相談窓口を広げている。

「男性も35歳ぐらいから精子の質が低下するといわれています」。11月初旬、男性の不妊治療を専門とする「恵比寿つじクリニック」(東京・渋谷)の「男性不妊学級」には、子どもができない悩みを抱える夫婦や男性が参加。不妊の知識や検査方法、治療などを紹介すると「食生活は何に気をつけた方がいいですか」など質問が相次いだ。
世界保健機関(WHO)によると、不妊のうち男性に原因があるのは24%、男女双方にあるのも24%で、合計48%は男性にも原因があるという。
クリニックでは4月から月1回、勉強会を開催。看護師の阿部典子さんは「男性が悩みを相談できる環境は少ない。妊娠や子育ての知識を共有する『両親学級』のような場を作りたいと考えた」と説明する。
男性不妊症の検査は精液の量や精子数、運動率を調べる精液検査を実施する。同クリニックでは2~3日の禁欲期間の後、精液を採取。1時間ほどで結果が出るが、結果が変動することがあり、原則2回受ける。
厚生労働省の研究班が実施した調査では、2014年度に男性不妊で約40人の専門医を受診した約7200人のうち、「精子無力症」や「乏精子症」など精子の数や運動率が低下していた患者が全体の約7割を占めた。自然妊娠が困難で治療が必要な「無精子症」や「高度乏精子症」の患者は合計すると全体の3分の1以上だった。
辻祐治院長は「女性の検査に比べて男性は負担が少ない。不妊治療に取り組むなら男女同時にすべきだ」と訴える。
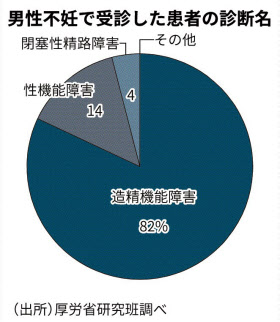
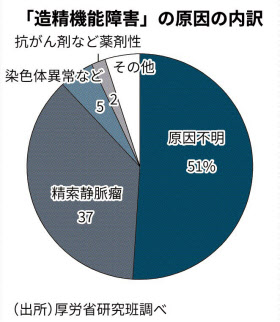
厚労省研究班の調査によると、専門医を受診した患者の約8割が精子をつくる機能が低下している「造精機能障害」。このうち半数は原因不明だが、約4割が静脈血が精巣に逆流し、精子をつくる機能が低下する「精索静脈瘤」だった。
辻院長は「超音波検査で精索静脈の太さが3ミリ以上なら顕微鏡下の精索静脈瘤手術が有効」と説明、約7割の患者に改善がみられるという。18年度から健康保険の適用対象となり多くの施設で実施するが、辻院長は「技術レベルの差が大きい」と指摘する。
調査で2番目に多かったのは勃起不全(ED)などの「性機能障害」で1割強に上る。聖隷浜松病院(浜松市)の泌尿器科医で生殖医療専門医の今井伸医師は「治療で改善するケースも少なくない」という。
ただ不妊治療は女性が受け、受診窓口も婦人科が多く、男性が受診しにくい。19年4月時点で生殖医療を専門とする婦人科医は722人だが、男性の不妊治療を専門とする泌尿器科医は63人。今井医師は「妻だけが治療を受け、夫は調べてさえいないというケースがある」と話す。
同病院は4月に男女の生殖医療の窓口を統合した「リプロダクションセンター」を新設。同じ施設で夫婦がそろって検査から治療まで受けられるようにした。
センター長を務める今井医師は「夫婦一緒に治療することで協力して治療に取り組んでもらえるようになった」という。そのうえで「男性の治療で、体外受精が必要だったケースでもタイミング法や人工授精で妊娠することもあり、女性の負担軽減につながる」と期待している。
各自治体が全国60カ所以上で設置する「不妊専門相談センター」は男性も活用できる。電話や一対一の面談で医師や助産師などの専門家に無料で相談でき、横浜市や石川県、兵庫県、高知県などでは泌尿器科医師による面接相談もあり、男性の不妊に積極的に応じる態勢を整えている。
◇ ◇ ◇
一部企業で有給制度も 国は経済的支援拡充
日本では5.5組に1組の夫婦が不妊治療に取り組んでいるとされる。だが頻繁に受診する必要もあり、厚生労働省が2018年に発表した調査結果では経験者の16%が仕事と両立できずに退職。高額の治療費もあり断念した人も11%いた。一部の企業では、男性を含めて有給休暇などを柔軟に取れるようにし、国は費用の支援や休暇制度のマニュアル作りを進めている。
三菱UFJフィナンシャル・グループは19年7月から不妊治療に特化した有給制度を導入。1回の通院にかかる時間もさまざまなため、育児に限定していた遅出早退制度を不妊治療でも使えるようにした。女性だけでなく、男性も利用できる。
国は不妊治療と仕事の両立を支援をする制度を導入する企業向けのマニュアルを19年度内に完成させる予定。
費用負担も課題だ。不妊治療は一部を除き保険適用でなく治療費は高額になる。NPO法人「Fine」(東京・江東)が18年に実施した調査では、精子を採取して卵子に入れる顕微授精の平均治療費(1周期)が「50万円以上」と答えた人が6割に上った。
国は男性不妊への経済的支援を19年度から拡充。顕微授精に至るまでの男性の手術について、1回につき15万円だった手術の助成を初回に限って30万円に引き上げた。女性の体外受精と合わせると初回で合計60万円が受けられるようにしている。
(金子冴月)
[日本経済新聞朝刊2019年11月18日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。
関連企業・業界















