薬併用で転倒や物忘れも 「医師任せにしないで」
脱・多すぎる薬(上)
転倒や物忘れなど高齢期に多い症状が、多数の薬の併用で引き起こされているケースがある。加齢とともに複数の病院にかかり、それぞれ処方されると、服薬の全体状況がつかめない。病院、薬局、患者の連携が必要だ。

「痛み止めの薬をやめたら、症状が一気に改善した」。こう語るのは奈良県に住む女性(69)だ。頭痛や胃が痛む症状が出て、胃カメラなどの検査を受けたが原因は不明。それでも胃薬を処方され、不安になって奈良県三郷町のやわらぎクリニックを訪れた。
女性は関節リウマチや高血圧の持病があり6種の薬を服用していた。リウマチの痛みはほぼ消えており、クリニックの指導で20年以上服薬していた消炎鎮痛剤などをやめて3種類にした。頭痛や胃痛はなくなり、降圧剤を半減したにもかかわらず血圧が下がった。
やわらぎクリニックの北和也院長は「長年服用してきた薬でも体調を崩すケースもあり常時見直す必要がある。必要のない薬を多数服用すると副作用が出ることもある」と言う。
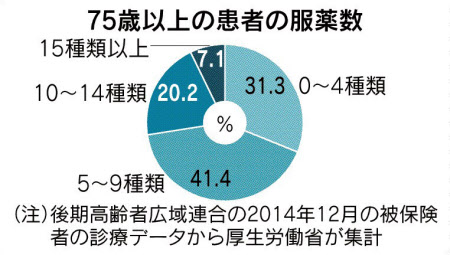
持病を持つ高齢者が多くの薬剤(通常5~6種類以上)を服用することで健康を損なう「ポリファーマシー(多剤服用)」が問題になっている。2018年に厚生労働省が「高齢者の医薬品適正使用の指針」を出し、高齢者に投与する場合に注意すべき薬物のリストを記載した。不要な薬代は、患者にとって意味のない経済的負担になり、国民医療費の無駄遣いにもなる。
しかし、多剤服用の解決は容易ではない。「通常は各診療科の医師がそれぞれの診療ガイドラインに沿って忠実に処方している。ただ、診療科間の情報連携がないため、不要な薬を処方されたりしてしまう」(北院長)からだ。
認定NPO法人「ささえあい医療人権センターコムル」(大阪市)の山口育子理事長は「患者は医師任せにするのではなく、薬の目的や、どのような状態になれば薬の処方が終了するのかしっかり確認する必要がある」という。
ただ、患者が医師に詳細に問い合わせる時間を確保するのは難しい面もある。NPO法人「高齢社会をよくする女性の会」(東京・新宿)の樋口恵子理事長が高齢者に服薬管理はだれがしているかアンケート調査したところ、大半は「自分」という答えだった。服薬状況が適切かどうか把握するには、家族や介護士などのフォローも重要になる。
多剤服用の弊害を防ぐ上で、山口理事長は「患者がかかっている診療科の薬を一元管理する必要がある。複数のお薬手帳を持っている人は一つにまとめなければならない」と提案する。
こうしたニーズに応えるのが「かかりつけ薬剤師」だ。一人の薬剤師が一人の患者の服薬状況をまとめて継続的に管理する。休日や夜間など薬局の開局時間以外でも、薬の使い方や副作用等、薬の相談に乗る。外出が難しい高齢者に対しては自宅を訪問し、薬の説明をしたり、残薬の確認を行ったりする。処方内容を確認し、必要に応じて医師への問い合わせもする。
制度化されたのは16年。全国の薬局の半数の約3万カ所に、かかりつけ薬剤師が在籍する。まずは薬局に確認すればいい。かかりつけ薬剤師の場合、医療費の自己負担3割の患者の処方薬では60~100円、負担が増える。日本薬剤師会(東京・新宿)の田尻泰典副会長は「処方後も服薬状況をしっかりフォローしてくれる薬剤師を選ぶべきだ」と助言する。
◇ ◇ ◇
医師と薬剤師 協働必要
多剤服用の弊害を防ぐには、医療機関と薬局間で個人の薬剤情報をどう共有していくかも課題だ。
兵庫県宝塚市の宝塚市立病院は、入院する患者に、使っていた薬を全部持ってきてもらい、医師と病院の薬剤師が不要な薬を整理して減らす試みを行っている。しかし、退院すると、患者のかかりつけ医が処方する薬が元に戻っていることが頻繁にあった。
そこで、退院時に医師向けに書く「医療情報提供書」に加え、「退院時薬剤情報提供書」をかかりつけの医師や薬剤師に提供している。吉岡睦展薬剤部部長は「重要な投薬情報については医療機関同士の直接の連携が欠かせない」という。
薬剤師が処方で医師に積極的に協力する動きも出てきている。神戸大学医学部付属病院は2014年から「外来薬剤師」活動に取り組んでいる。診察を待っている時間に薬剤師が「薬をちゃんと飲めているか」「薬の効き具合はどうか」など、薬に関する患者の声を聞き、その後、診察時も医師に同席して、処方で医師に協力する試みだ。活動に関わった平井みどり兵庫県赤十字血液センター所長は「医師と薬剤師が顔を合わせて協働することがポリファーマシーの解決に役立つ」と話す。
(相川浩之)
[日本経済新聞夕刊2019年10月2日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。