相次ぐ画像診断でのがん見落とし なぜ起きる?
健康診断から精密検査まで、あらゆる場面で重宝される画像診断。しかし、がんの「見落とし」事例が相次いでいる。診断結果をしっかり生かすうえでの課題は何か。患者はどのような心構えで検査に臨んだらよいのか。現場で探った。
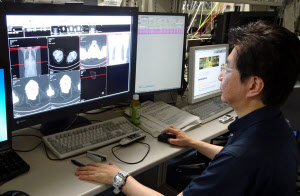
「1人の検査で撮る脳の画像は約700枚に達します」。日本放射線科専門医会・医会理事長を務める荏原病院の井田正博放射線科部長が、コンピューター断層撮影装置(CT)の膨大な検査画像をコンピューター画面に映しだした。
CTはX線をあて、効率よく臓器や血管を見る。受診者の横たわった台がトンネルのような空間を少しずつ動き、内側に組み込まれた検出器が回転しながら画像を撮る。受診者を薄くスライスしながら断面を見ていくイメージだ。
最新の装置は頭部画像を約10秒で、首から骨盤に至る画像を15~20秒で撮れる。3次元の立体画像をつくり、様々な角度から見ることも可能だ。そこから病気の正確な診断と治療に役立つ情報を読み取る「読影」の技術や知識をもつのが、放射線診断専門医だ。患者の主治医から検査の依頼を受けて、画像を精査する。
荏原病院では脳卒中患者を多く受け入れており、CT検査ではまず脳内の様子を詳しく調べる。ただ心臓や大動脈の異常を伴う場合もあり、時間もかからないため、画像は腰あたりまで広く撮る。すると、偶然にがんが見つかることもある。こうした「偶発的」ながんの所見は50例に数例程度ある。
緊急連絡難しく
主治医には命にかかわる脳に関する情報から伝え、報告内容は優先順位を付けて簡潔にする。緊急時には電話連絡もありうるが、診察や手術の妨げになるので実際には難しいという。
良性の腫瘍や初期の小さながんは、数カ月後に再検査すれば十分というケースもある。これらをすべて、詳細に報告書に書くとは限らない。後からがんが悪化し「あのときわかっていれば」とならないためには、経過観察を忘れないよう医師や患者に注意喚起する仕組みが必要になる。
がんの専門病院なら、1回の検査ですべてのがんを丁寧にチェックしてもらえそうだが、それも「間違い」と静岡県立静岡がんセンターの遠藤正浩・画像診断科部長は断言する。
同センターでは1日あたり150~160人のCT画像をとるが、画像診断科の常勤医師は3人のみだ。手術後や抗がん剤の治療時に、特定の部位のがんを狙って撮影することが多い。「毎回、全部のがんを見ていたら対応しきれない」(西村哲夫副院長)
どの部位のがんを検査するかによって、造影剤の入れ方や撮影のタイミング、回数なども異なる。肝臓がんなら造影剤を入れた直後に白く目立って見える。逆に転移したがんだと、少し時間がたってから撮られた画像の方が見えやすい。機器を操作する放射線技師と読影を担当する診断医のノウハウを結集して、画像から最大限の情報を得る。
「偶発的所見も結構ある」(遠藤部長)。目的以外の部位に怪しい影などが見つかれば、患者の主治医に報告する。たとえば肺がんを診ようとして膵臓(すいぞう)がんの疑いが出てくれば、別途膵臓がんのための検査を受けるよう勧めることにしている。
結果確認を催促
画像診断結果は撮影の翌診療日までに主治医に報告する。主治医は報告を待つことなく自分の専門に関連した異常にはすぐ気づくが、それ以外は見落とす恐れもある。そこで、電子カルテに報告内容とともに確認ボタンが出るようにした。これを押さないと催促され続ける。
読影者が直接、患者に画像の説明をすれば見落としの防止につながるとの考え方もある。ただ、「患者と接するのは主治医」という原則を曲げるのは難しいという。主治医への報告を患者に見せることについても、「あくまで専門家向けの内容で、症状について誤解を生んだり余計な心配をかけたりする懸念もあり好ましくない」との声が多い。
◇ ◇ ◇
専門医、人気の兆しも
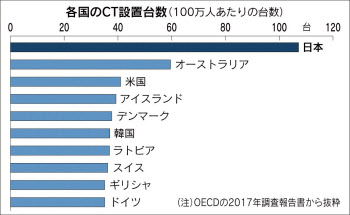
経済協力開発機構(OECD)のまとめによると、日本の人口100万人あたりコンピューター断層撮影装置(CT)設置台数は約107、磁気共鳴画像装置(MRI)は約51で、いずれも他を引き離して1位だ。一方、機器の管理や診断を担う放射線科医は人口100万人あたり50人以下と推定され、他国よりも少ない。
CT画像などを読影する放射線診断専門医は認定を受けるのに7年間の研修が必要だ。現在5500人以上おり、毎年150~200人ずつ増えてはいるものの、機器や検査数の増加に追いつかない。
専門医が足りない理由の一つに、実際の治療にあたる医師に比べ地位が低いとみなされていたことがある。下請け的なイメージがあり、あまり魅力的には映らなかった。同じことは、がんの診断を確定するため病理組織を詳しく調べる病理専門医などにも言える。米国で専門職として好待遇で迎えられ、尊敬もされているのとは大違いだ。
ただ、最近は外科などに比べ、自分のペースで仕事がしやすい点などが評価され人気が出始めている。放射線診断専門医のセミナーはどれも盛況だという。ゲノム(全遺伝情報)と関連づけた診断やビッグデータ解析、人工知能(AI)の活用など新しい展開も期待されている。
(編集委員 安藤淳)
[日本経済新聞朝刊2018年9月3日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。