母にも医師にも「優しい産科」模索
出産と婦人科手術、すみ分け 自治体との議論が課題
「教育体制も充実していて症例数も多い。すごく勉強になりそう」。8月下旬、大阪府泉佐野市のりんくう総合医療センターを見学した研修医の永橋裕子さん(27)は目を輝かせた。
見学に研修医殺到
産科医は都市部さえ足りないとされる「売り手市場」。その中で同センターでは、診療科別に専門性を身に付ける後期臨床研修の定員3~4人が埋まる。今年は事前の見学に、その定員を大きく上回る8人が訪れた。産婦人科の荻田和秀部長は「うれしい悲鳴だが、少し前までは多忙すぎて研修医に敬遠される病院だった」と打ち明ける。
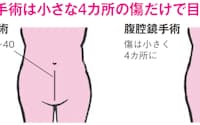
同センターはがんなど婦人科の手術を原則とりやめ、分娩に特化した。2008年、大阪南部の4市3町が資金を出し合い、「泉州広域母子医療センター」という枠組みを作ったのがきっかけだ。
新たな「センター」を建てたわけではない。りんくう総合医療センターと、泉佐野市に隣接する貝塚市の市立貝塚病院の産婦人科を統合。診察や検診は両病院で行うが、分娩はりんくう、婦人科の手術は貝塚病院にそれぞれ集約し、すみ分けをした。
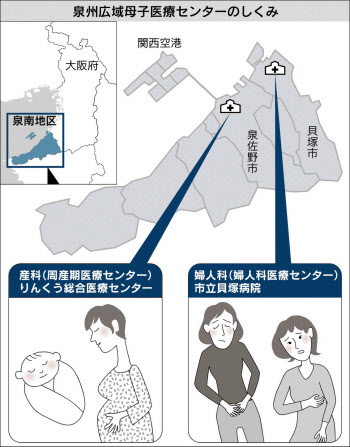
両病院に医師を派遣し、集約を主導した大阪大学の木村正教授(産婦人科)は「周産期医療に求められる水準が上がる一方、体制は半世紀前と同じ少人数で綱渡り状態。何とかしなければならなかった」と振り返る。
両病院は車で約15分の距離。貝塚病院の産婦人科医も当直はりんくうに赴くことで「2人当直体制」が実現、全ての患者受け入れが可能になった。かつての1人当直と比べ、非番の医師が呼び出される件数は格段に減ったという。
医師の地域偏在などを背景に厚生労働省は05年、医師や病院といった医療資源の集約化を推進する方針を打ち出した。13年度の第6次医療計画には周産期医療の集約を盛り込んだ。とはいえ実現は容易ではない。
全国でも産科医不足が深刻な岐阜県。5月、岐阜市で行われた会議で、岐阜大学の森重健一郎教授(産婦人科)が県中部と北部の周産期医療体制について、分娩施設の集約案を提唱した。ただ自治体側は「人口減少をますます加速させる可能性があり、悩ましい問題」と反応は鈍い。森重教授は「近いうちに医療体制が崩壊してしまう」と危機感をにじませる。
派遣で繁閑に対応
そうした中、現場の「工夫」で安定的な周産期医療を提供しようとする試みもある。三重県立総合医療センター(四日市市)と市立四日市病院は2012年から月に2回、産婦人科の医師を派遣し合う取り組みを始めた。三重大学病院(津市)と、医師派遣を受ける四日市病院など関連病院をテレビ電話でつないだ合同の症例検討会も3年前から開催している。
産婦人科は繁閑の差が大きく、将来は人手が足りない病院に周囲の病院から産科医が駆けつけられる仕組みを目指す。三重大の池田智明教授(産婦人科)は「経営母体が異なる病院間で医師を融通することはハードルが高いが、お産や手術が立て込む『瞬間最大風速』を安定的に乗り切る体制が必要」と話す。
日本産科婦人科学会医療改革委員会の委員長を務める海野信也・北里大学病院長は「産科医1人当たりの負担を軽減させなければ今の医療水準を維持できない」とした上で、「自治体は住民や地域医療を担う病院が判断しやすいよう、施設や機能の集約の必要性を具体的に示すべきだ」と指摘する。
◇ ◇
産科医伸び鈍く 地域偏在も顕著
厚生労働省によると、全国の医療機関で産科・産婦人科に従事する医師の数は2014年時点で1万1085人。10年前に比べて約500人(4.6%)増えたものの、医師全体の伸び率(15.1%)を大きく下回る。
産科医の偏在も顕著だ。日本産婦人科医会などの調査では、人口10万人当たりの産科医の数(14年)は最も多い東京(11.1人)と最も少ない茨城(4.8人)で2倍以上の差があった。
お産は24時間態勢で、産科医の仕事はもともと激務だ。少子化で分娩数自体は減っているものの、高齢出産などの「ハイリスク分娩」が増加している。かつて帝王切開が必要になる妊婦などが「たらい回し」にされる事態が起きたこともある。
(藤井将太、吉田三輪)
[日本経済新聞朝刊2016年10月2日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。