高齢者の「薬漬け」対策急ぐ 学会指針、専門外来…
体力低下、副作用出やすく

8月下旬の夜。東京都港区の虎の門病院に高齢患者が救急搬送された。自宅でふらついて倒れ、意識もはっきりしない。幸い、検査では異常は見当たらず、一晩で回復。家族は胸をなで下ろした。
西田昌道・救急科部長は「処方された多種類の薬を飲んでいて、その影響が出たと考えられる」と話す。昨年2~4月に救急搬送された高齢者約700人を調べたところ、薬の副作用が疑われる人が60人近くにのぼったという。
多種類の薬を飲む多剤併用は、ふらつきや臓器障害など副作用の危険性が高まるとして問題視されている。とりわけ高齢者は内臓機能が衰え、薬の処理能力が落ちている。種類や用量の慎重な見極めが必要だ。

一方で病気を複数抱え、医療機関を幾つも受診する高齢者は多い。それぞれの医師は患者が服用する薬全体を把握せず、自分が受け持った病気だけを診て処方しがちだ。結果、患者が服用する薬は増えてしまう。
代表的な薬例示
こうした問題を受け、日本老年医学会は昨年11月に「高齢者の安全な薬物療法ガイドライン2015」をまとめた。慎重な投与が必要なものとして抗精神病薬や睡眠薬、鎮痛薬など20領域の代表的な薬剤を例示。認知機能低下や転倒、出血といったそれぞれの主な副作用に加え、「漫然と長期投与せず、減量、中止を検討する」「可能な限り使用を控える」などの注意事項を付記した。
ガイドライン作成を主導した東京大学病院老年病科の秋下雅弘教授は「医師や薬剤師はこれを参考に、どこから見直すべきか検討してほしい」と訴える。
医療機関も対応に乗り出した。栃木医療センター(宇都宮市)は医師と薬剤師が組み専門外来「ポリファーマシー外来」を開設している。病院側が多剤併用している患者の服用薬を確認し、それぞれの要否を判断して整理するのが役割だ。
昨年1年間で47人に投与されていた延べ422種の薬のうち、半分以上に当たる237種類を中止した。同外来の責任者、矢吹拓内科医長は「診療所を含めて地域全体で取り組みが広がれば」と期待する。
チームで連携
虎の門病院は「高齢者総合診療部」で対策を進めている。医師や看護師、薬剤師などがチームを組み、高齢者が多剤併用にならないようサポート。井桁之総・同部長は「救急科との連携を強化していく」と話す。
調剤薬局も同様の役割が期待される。「具合はどうですか。変わったことはないですか」。アイン薬局汐入店(東京・荒川)の薬剤師、高津潤子氏は高齢者にこう声を掛ける。効き目や副作用の有無を確かめ、「異常がありそう」と判断したら処方箋を出した医師に報告し、対応を相談する。
もともと薬局は「お薬手帳」などを通じて患者の服用薬を把握しやすい。さらに今年4月の診療報酬改定で、患者の指名で薬を一括して管理する「かかりつけ薬剤師制度」も始まった。「以前は医師に見直しを提案してもなかなか聞いてもらえなかったが、最近は耳を傾けてくれるケースが増えた」(高津氏)
インフラ整備も必要だ。電子カルテが普及し、患者の薬の情報が一元化され、それが共有化されれば多剤併用は減るだろう。診療所への整備や病院との連携が求められる。
◇ ◇
高齢患者の服薬 3割が「10種以上」
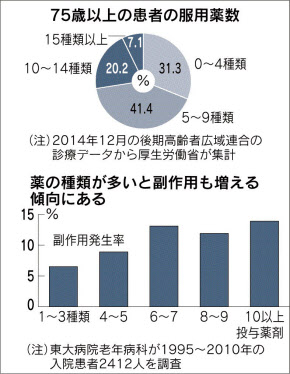
厚生労働省が2014年12月の診療データを集計したところ、75歳以上の患者で10~14種類の薬を服用していたのは20.2%で、15種類以上は7.1%。10種以上が3割近くを占めている。同省の研究報告では、多剤併用による副作用の症状としては意識障害や低血糖、肝機能障害、ふらつき・転倒などが多い。
薬の種類が多いと副作用は増えがちだ。東京大学病院老年病科の入院患者への調査では、薬剤の投与が1~3種類の患者のうち副作用が確認されたのは6.5%だったのに対し、6種類以上では1割強だった。
ただ患者が自己判断で服薬をやめるのは禁物だ。同病院の秋下雅弘教授は「必要な薬までやめてしまい、病状が悪化する懸念がある」と指摘。医師や薬剤師など専門家に相談するよう呼び掛けている。
(野村和博)
[日本経済新聞朝刊2016年9月18日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。