補助人工心臓で社会復帰
保険適用や小型化進む
「病気になる前の20歳のころのように体が元気になりました」
大阪府内に住む高木光嗣さん(38)はこう笑顔で話す。2年前に補助人工心臓の手術を受けて体調が急速に回復したからだ。
高木さんが体の異変に最初に気づいたのは24歳のとき。胃の痛みや手のむくみなどの症状が現れ、思うように寝られなくなった。病院で診てもらったところ、重い心臓病である拡張型心筋症だった。その後、投薬治療で10年以上入退院を繰り返していたが、症状が悪化したため国立循環器病研究センター(大阪府吹田市)で補助人工心臓の移植手術を受けた。

高木さんが手術を受けたのは「植え込み型」の補助人工心臓。心臓の近くに血液を送る小型のポンプを入れ、体外から電気を送りポンプを動かす。
激しい運動ができなかったり介護者がいつも近くに居てもらったりする不便はあるものの退院して自宅で生活できる。高木さんも退院後、病気になる前から勤めていた中古車販売会社に戻り、在宅勤務ながら営業をこなす。「補助人工心臓で命が救われ、仕事に復帰できました」と語る。現在は心臓移植を待っている。
同センターの福嶌教偉移植医療部長は「多くの患者が会社で働いたり学校に戻ったり社会生活に復帰している」と説明する。同センターで手術をうけた約60人は自宅などでリハビリし、そのうち約4分の1が会社や学校に戻った。心臓移植を待つ間でも一時的に復帰できるようになったのは、機器が小型になり持ち運べるようになったからだ。
補助人工心臓は主に、体の外にポンプなどを置いて体内に差し込んだパイプで血液を送る「体外設置型」と、体内にポンプ本体を移植して外部から電気を送り駆動する植え込み型がある。従来は体外設置型が多く、退院して社会生活に復帰するのは難しかった。
◇ ◇
現在、植え込み型で保険が適用されている機器は主に4種類あり、手術にかかる数千万円の治療費について患者の負担はほとんどない。これらの機器の適用が始まった11年から、手術の件数は急増している。
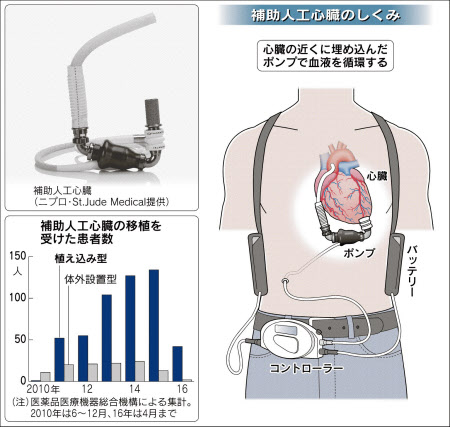
国内で手術を受けられる病院は専門医でつくる委員会が認定した北海道大学や東京大学、琉球大学など約40施設。患者の登録を受け付ける医薬品医療機器総合機構によると、10年6月から16年4月までに補助人工心臓の手術を受けた患者数は628件。このうち植え込み型が515件と8割以上を占める。患者は男性が全体の約8割。年齢層は子どもから高齢者まで幅広く、30代から50代までの働き盛りが最も多い。
手術を受ける患者は、心筋が硬くなって血液を全身に送る左心室などの働きが悪くなる拡張型心筋症の患者が多い。症状が進むと命を失う恐れもあり、根本的な治療には心臓移植が必要だ。15年に脳死者から心臓移植を受けた患者のうち、約9割が移植前に植え込み型を着けていた。補助人工心臓が脳死移植までの「つなぎ」になっている。
手術の2年後の生存率は最も使われる植え込み型で90%程度。人工心臓の研究開発を手掛ける国立循環器病研究センターの巽英介人工臓器部長は「日本は手術後の管理が優れているので米国に比べて生存率は高い」と説明する。米国は85%程度とされる。心臓移植を待ちきれず命を落としてしまうケースもある。
補助人工心臓の問題としては、ポンプなどの不具合や感染症、血管が詰まる血栓などがある。感染症ではおなかから電源コードなどを挿入する部分で感染が起きるケースがある。うまく働かない場合には補助人工心臓を取り換えたりする再手術を受けることもある。巽部長は感染を防ぐような生体適合材料の開発も進めている。
◇ ◇
補助人工心臓を心臓移植までのつなぎだけではなく、寿命を迎えるまでの終末期医療として利用する取り組みも進む。
国内で補助人工心臓を保険適用で受けられる患者は脳死心臓移植の適用者に限られ、65歳以上は対象外だ。ところが米国では65歳以上でも広く使われ、心臓移植を受けなくても寿命を迎えられる患者も増えている。米国では補助人工心臓の手術を受けてから10年以上生き続けている患者もいるという。
国内でも補助人工心臓の対象を65歳以上にも広げる臨床試験(治験)が10月にも始まる。東大や九州大学、国立循環器病研究センターなどが参加し、効果を確認して早ければ18年の保険適用を目指す。将来は腎臓が悪化した患者が治療を受ける人工透析のように、補助人工心臓が寿命まで使える医療機器になる可能性もある。
◇ ◇
脳死臓器移植 進まず 再生医療で研究成果
補助人工心臓の手術が増えているのは、脳死者からの臓器提供が進まず移植をしばらく待つ必要があるからだ。
日本では1997年に臓器移植法が施行し、脳死者からの臓器移植ができるようになった。ただ当初見込んだ移植件数には届いておらず、移植を待つ患者の期待にこたえられていない。
法施行後、脳死者から心臓移植を受けた患者は2016年7月22日までで286人。法施行後は年間10例前後だったが、10年に本人の意思が確認できなくても家族が承諾すれば提供が可能になり、件数は年間40件を超えた。
それでも心臓移植の待機患者は約500人を上回り、移植を受けられず命を落とす患者も少なくない。国内で脳死移植が増えない理由は、脳死判定にかかる複雑な手続きや脳死を巡る倫理的な問題が背景にあるとされる。
移植医は国内で脳死になる患者数から推定すると、潜在的には移植件数は年間1千件は可能だとみる。ただ最近は患者本人や家族が脳死判定にもつながる延命治療を嫌う傾向もあり、今後大幅に増えるのは難しいとみられる。
重い心臓病の治療では、iPS細胞などを使った再生医療で研究成果も出始めている。難病患者を救うと期待された脳死心臓移植は、曲がり角を迎えている。
(竹下敦宣)
[日本経済新聞朝刊2016年7月31日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。