治験を知ろう 新薬候補試す機会、副作用の可能性も
まず主治医に相談を

治験とは、将来の新薬として期待されている候補物質を人間に投与して、効き目や安全性を確認するものだ。開発段階に応じてフェーズ1からフェーズ3まで大きく3段階に分かれる。
フェーズ1では、動物実験で効き目などを確認した新薬候補を人間に初めて投与する。女性特有の疾患を除くと、治験に参加するのは健康な若年男性がほとんどだ。最初は新薬候補を少しだけ投与し、体の反応をみながら段階的に用量を増やす。効き目と副作用のバランスに注視しながら、最適な用量を探る。
フェーズ1で重い副作用などが出なければ、フェーズ2に進む。フェーズ2では少数の患者に新薬候補を投与し、安全性や効き目をさらに確認する。日常生活を送りながら参加できる治験も多い。最終段階となるフェーズ3では、多数の患者に新薬候補を投与する。大規模な治験になると国内だけで千人、全世界で1万人を超える規模もある。
患者にとって治験に参加するメリットは、未承認の新薬候補をいち早く試せる機会になることだ。C型肝炎など、治療の難しかった病気が新薬で治るケースはある。ただ、画期的な新薬を試せる機会は限られる。むしろ治験では既存の薬より効き目が良く、副作用が少ないと期待される新薬候補を試す機会があると考えるのがよいだろう。
デメリットにも注意が必要だ。新薬候補の特性を確認するため、病院の検査時間が長くなり、通院回数が増えることもある。症状などの変化を毎日記録に残すケースもある。体への負担が増し、治験によっては知られていない副作用が出てしまう可能性もある。

また治験に参加しても、新薬候補を試せないこともある。治験によっては、新薬候補を試すグループと、新薬候補の成分が入っていない偽薬(プラセボ)を飲むグループに参加者を分けるからだ。参加者はどのグループに入るか知らされず、新薬候補ではなく偽薬を飲む可能性がある。
治験の参加は、文書による本人の同意が必要だ。参加希望者には医師や専門のコーディネーターが約1時間かけて、治験の概要やスケジュールなどを説明する。説明の場で即決する必要はなく、「家族と時間をかけて相談し決めてほしい」(東京大学医学部付属病院の渡部歌織氏)。
患者を対象にした治験に参加するきっかけは、主治医からの紹介が多い。別の病院で行われる治験についても、「まずは主治医と相談した方がスムーズ」(国立がん研究センター新薬臨床開発分野長の山本昇氏)という。病気の進捗や健康状態など、治験参加には詳細な条件を満たす必要があるため、患者自身で客観的に判断することは難しい点に注意したい。
治験によっては新聞の折り込みチラシや雑誌などで参加者を募集するものもある。この場合も条件に合わないと参加できない。専門のコールセンターで希望者を受け付けるが、「最終的な治験参加者は全体の1割以下」(第一三共)だ。
フェーズ2以降の治験では、参加者に負担軽減費として1回につき7000円程度が支給されることが多い。このほか「治験に必要な新薬候補や検査費は製薬企業が負担する」(日本製薬工業協会)。
アジアで新薬を継続的に開発できるのは日本だけ。千葉大学の花岡英紀教授は「患者と一緒に新しい医療を創るのが治験」と、治験の役割を説く。治験を受ける機会があれば、まず医師やコーディネーターの説明をじっくり聞き、メリットとデメリットを十分に検討したうえで判断したい。
◇ ◇
がん治験数 10年で4倍に
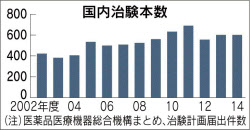
医薬品医療機器総合機構によると、2014年度の国内臨床試験(治験)は601本だった。ここ数年は600前後で推移するなか、がんの治験が増えている。14年度は159本と、10年間で約4倍に膨らんだ。
治験はGCP(治験の実施基準)と呼ばれる国が定めたルールを厳守しなければならない。GCPにより治験参加者の保護と、信頼できる治験データの収集体制が整備された。1990年代後半には参加者への文書による説明と本人同意が必須となり「治験環境は大きく改善された」(厚生労働省の森和彦審議官)。
以前は信頼性に欠ける治験も散見された。例えば80年代に発覚した日本ケミファ事件では、新薬の承認申請に必要な治験データが偽造され、社会問題となった。
海外の治験ルールとの共通化も進んでいる。かつては海外で発売済みの新薬を、国内で遅れて発売するために行う治験が目立った。今では米国や欧州などと同じタイミングで治験を実施する世界同時治験が増えている。
(北沢宏之)
[日本経済新聞夕刊2016年3月17日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。















