遠隔診療、都市で地方で 仕事合間にスマホ診察
退院後もITで見守り

ITを活用して、患者の負担を軽減しようとする試みが進んでいる。働き盛りの人が仕事の合間にスマートフォンで診察を受けられる都市型の遠隔診療や、自宅に戻った救急患者の生活復帰を支えるシステムなどが登場。医療スタッフの仕事効率化にも役立っている。遠隔診療や在宅医療の多様化は患者の生活の質の向上にもつながりそうだ。
予約の時間にオフィスでスマートフォンのアプリを起動すると、担当医師の顔が現れる。自宅で測って送っておいた血圧のデータを見ながら「調子はいかがですか」と聞かれる。症状を説明すると「むくんだところを見せてください」。カメラに示すと「心配はなさそうですね」と言われ、ひと安心。登録したクレジットカードで払い、薬は宅配便で自宅に届く。待ち時間はゼロだ。
働く世代の時短術

東京女子医科大学は昨年、IT企業のポート(東京・新宿)と提携。TMクリニック西新宿(同)を拠点に、こんな遠隔診療の実験を開始した。対象は特別な理由がないのに血圧が高い患者。多くは忙しい会社員で、最初に病院で診察を受けた後、月1回程度の頻度でネットで診察を受ける。通院と同様、健康保険が適用される。
ITを活用した遠隔診療は、医療が手薄な離島などへき地で使われる印象があるが、それだけではない。東京女子医大の試みは、都市部の患者が対象だ。
市原淳弘東京女子医大教授は「高血圧なのに放置している患者は働き盛りに多い。放置すると脳卒中や虚血性心疾患などを起こしやすくなる」と指摘する。国内の放置患者は2000万人に上るとの推計もある。働き盛り世代には、通院の時間や病院の待ち時間は大きな負担だ。ITを利用した遠隔診療で通院と同じ効果が上がれば、放置患者を減らせると期待する。
血圧などのデータが定期的に届くため、医師もこまめに指導しやすい。「通常の診療より短期間で目標の血圧まで下がるのではないか」と市原教授は期待する。順調に行ったら糖尿病などにも広げる考えだ。
地域医療での活用も広がっている。織田病院(佐賀県鹿島市)は救急搬送された患者の退院後のケアにITを利用している。患者は自宅にタブレット端末を持ち帰り、医師はいつでもネット経由で声をかけられる。IT機器に不慣れな高齢者が多く、具合が悪くて操作ができないこともあるので、呼んでも答えないときは医師が端末を起動できるようになっている。
織田病院は地域の救急病院で、急病から慢性疾患の悪化まで多くの患者を受け入れている。退院直後は病状が不安定なため、地元の医師などと連携しながら約2週間、自宅を訪問して必要な医療や介護を提供する「メディカルベースキャンプ」サービスに取り組む。IT活用はその一環だ。日常生活への橋渡しを兼ねて自宅の患者を支援する。
鹿島市周辺は高齢化が進み、85歳以上の人口が急増している。独居老人や老々介護の家庭も多く「従来の治す医療から、治し支える医療への転換が求められている」と織田正道理事長は指摘する。
緊急時には急行
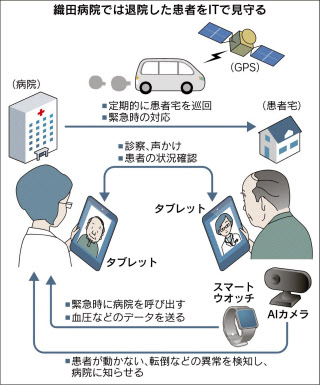
現在は病院から2キロ~3キロメートル以内の患者に限っているが、タブレット端末で病院から患者の様子を見ることができればもっと広げられるという。システム開発のオプティムと提携し、タブレット端末のほか腕時計式の端末で緊急時に病院を呼び出したり、長時間動きがないときに自動的に検知して通報するAIカメラの実験も始めている。
緊急時には全地球測位システム(GPS)で患者宅と巡回スタッフの位置を把握し、近くのスタッフが急行。病室を回診するように自宅をタブレット端末で回診し、異常があれば駆けつけるイメージだ。
「端末で様子を見るだけでも患者や家族の安心になるし、変化に早く気づいて再入院を防げる」と織田良正医師は説明する。今のところ実験段階のため、タブレット端末で医師と話しても特別な料金はかからない。訪問による診療には健康保険が適用される。
高齢化は都市部でも進みつつあり、首都圏では20年後には85歳以上の人口比率が現在の鹿島市周辺と同程度まで高くなると推定されている。織田病院の取り組みは、都市部でも将来のモデルになるかもしれない。
◇ ◇
スタッフの情報共有早く ITで進む医療業務効率化
ITを活用した医療業務の効率化の取り組みも活発だ。在宅医療に取り組んでいる桜新町アーバンクリニック(東京・世田谷)は、スマートフォンなどを使い、患者の情報を医師や看護師だけでなく、ケアマネジャーや栄養士、薬局などと共有している。電子カルテと連動し、ケアマネジャーなども現場の情報を入力できる。
約400人の在宅患者を抱えるが、医師やケアマネジャーなどの訪問が重なることはあまり無く、直接話をする機会は少ない。「看護師やケアマネジャーなどの連携先は医師からの情報がこないのが最大のストレス。システムをつかえばほぼ同時に共有できる」と遠矢純一郎院長は説明する。
24時間対応するので医師も交代制。緊急の依頼にいつもと同じ医師が訪れるとは限らない。直近の患者の様子や投薬状況などをすぐに把握することで、迅速に適切な対応がとれる。
患者自身の情報だけでなく、在宅患者が起こしやすい病気についての情報共有にも利用し始めた。例えば終末期のがんや回復期の肺炎について、病気がどのような経過をたどるかなどをまとめ電子化。現場スタッフに患者がどんな病期にあり、どのような対応が求められるかを確認してもらう。
スマートフォンやクラウドサービスの普及で「開業医でも情報共有が安く、使いやすくなった」と遠矢院長は説明する。
(小玉祥司)
[日本経済新聞朝刊2017年3月13日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。
関連企業・業界