術後の高齢者 栄養管理でリハビリ強化
筋肉つけ日常生活を自力で 早期退院促す

「イーチ、ニー、サーン」。熊本リハビリテーション病院(熊本県菊陽町)のリハビリ室に、大きな掛け声が響く。約30人の入院患者が午前と午後に1回ずつ行う「集団起立訓練」だ。
チームで進める
腰を落としては元に戻すハーフスクワットを繰り返し、下半身の筋肉を鍛える。約20分かけてゆっくりと110回。患者が取り組むのはこれだけではない。歩行用運動器や足こぎなど様々な器具を使い、リハビリは1日計3時間に及ぶ。
低栄養の患者にはたんぱく質のパウダーなどを2度炊きしてなじませ、カロリーを高めた米飯を提供。リハビリ後に栄養ドリンクを飲む患者もいる。リハビリテーション科の吉村芳弘副部長は「筋トレと栄養摂取で筋肉をつけ、早期の回復や退院を目指している」と話す。
医師や看護師、管理栄養士に加え、関節可動域の拡大などに取り組む理学療法士、トイレや食事などを介助し自立を促す作業療法士、歯科スタッフと多職種でリハビリ栄養を担う。患者それぞれの進め方をチームで話し合う。
リハビリの効果を示す指標として機能的自立度評価表(FIM)がある。同病院の回復期リハビリテーション病棟では、入院時と退院時のFIMの差が集団起立訓練を取り入れた2013年度に28.5に。全国平均を約12ポイント上回った。「栄養改善や体重増加につながった」(吉村副部長)。平均入院日数は15年度で69.3日と、12年度に比べ約14日短くなった。
救急や重症患者を対象にした急性期病院の入院患者の約4割、そこからの転院先となるリハビリ専門病院の患者の約5割が低栄養に陥っているとされる。急性期病院では手術などの治療後は安静に過ごし、栄養状態の改善が重視されない場合がある。結果として高齢患者らは日常生活に必要な機能が衰えてしまう。
目立つ体重減少
東京湾岸リハビリテーション病院(千葉県習志野市)の近藤国嗣院長は急性期病院から同病院に転院していた脳卒中患者約1300人を調査。それによると、男性の約8割、女性の約6割で筋肉量や筋力が低下する「サルコペニア」の状態だったという。
高齢化に伴い、体重減少や歩行速度が低下する「フレイル(虚弱)」や、過度の安静などによって起きられなかったり歩けなかったりと心身の機能が衰えた「廃用症候群」も目立つ。同病院でも患者の体重や健康状態に合わせた栄養管理を徹底。近藤院長は「食事で摂取できるたんぱく質を増やすなどしてADLの改善を目指している」と話す。
14年度に国が導入した「地域包括ケア病棟」で支援を行う動きもある。同病棟は最長60日の入院期間で、回復期の患者に治療やリハビリをして自宅に戻ってもらうのが役割だ。
芳珠記念病院(石川県能美市)は320床のうち、82床を同病棟に転換。作業療法士が病棟に常駐して、食事や着替え、入浴などADLの訓練に力を入れるとともに、電子カルテで栄養状態を管理している。低栄養なら栄養補助食品も提供する。
仲井培雄理事長は「スタッフが病棟にいることで患者家族とのつながりができ、介護への不安などの軽減につながる」と話す。
◇ ◇
低栄養で運動 逆効果
若林秀隆・日本リハビリテーション栄養研究会会長によると、リハビリテーション栄養は栄養面を含め、患者の全身状態を評価することから始まる。
評価のポイントは(1)栄養障害(不足)があるか、その原因は何か(2)サルコペニアがあるか、原因は何か(3)摂食・嚥下(えんげ)障害があるか(4)現在の栄養管理は適切かどうか(5)機能回復を目指したリハビリを実施できる栄養状態か――の5項目。
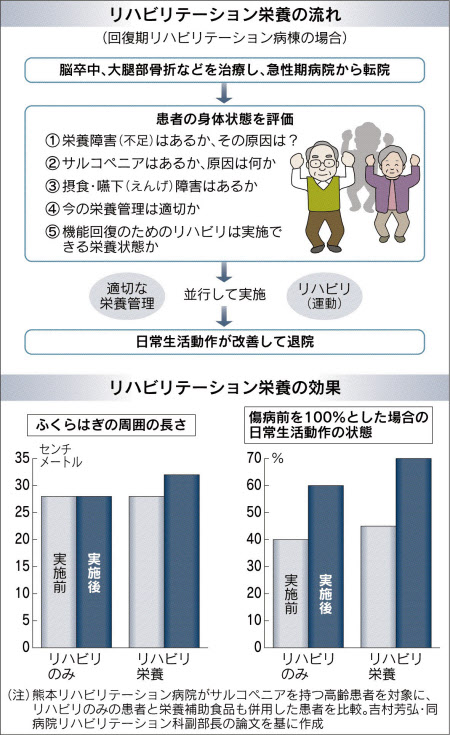
若林氏は「栄養を十分に取りながらリハビリを行うことで、退院時の日常生活動作(ADL)が高まることが分かってきた」と話す。低栄養のまま運動をすると十分な効果が得られないばかりか、筋肉量がさらに減る逆効果になりかねない。適切な評価が大切だ。
同研究会はリハビリ栄養の普及を目的に、2011年に設立。研修・学習会の開催やガイドラインの作成などに取り組む。リハビリ専門職や医師ら約5100人が会員だ。
(編集委員 木村彰、鈴木慶太)
[日本経済新聞朝刊2016年9月25日付]
健康や暮らしに役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。













