老年内科、在宅診療など役割多様に
「根治」より「支える医療」

国立長寿医療研究センター(愛知県大府市)の高齢者総合診療科は今年3月、身体機能が衰えた高齢者を対象とした日本初の「ロコモフレイル外来」を開設した。週に3日、専用の部屋で医師らが面談し、整形外科など他科の専門家も交えて多面的に身体の状況を検査・測定する。
身体状況を検査
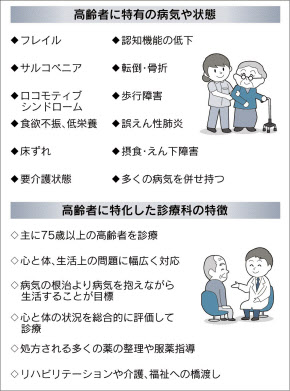
日本老年医学会が2014年に健常と要介護の中間的状態として提唱したのが「フレイル」だ。(1)体重減少(2)疲れやすい(3)活動量の低下(4)歩行速度の低下――などの症状がある。
こうした身体の虚弱状態は筋肉量や筋力が低下する「サルコペニア」のほか、骨粗しょう症や変形性関節症などで運動器障害を起こす運動器症候群(ロコモティブシンドローム)が原因となることが多い。同センターの遠藤英俊・内科総合診療部長は「老化のサインであるフレイルを早期に見つけ、一人ひとりに合った治療や支援で予防につなげる」と話す。
加齢に伴う疾患や状態を診る診療科の必要性は1950年代から叫ばれ、62年の東京大学病院(東京・文京)を皮切りに大学病院が相次ぎ開設した。
老年内科ではまず「高齢者総合的機能評価(CGA)」と呼ばれる手法を使い、心身の機能を測るのが一般的だ。例えば東京医科大病院(東京・新宿)には65歳以上の全ての入院患者を評価する共通シートがあり、病棟看護師が初日に面談して、認知機能、うつ症状の有無、日常生活動作(ADL)、栄養状態など13項目をチェックする。「評価を基に各科にアドバイスすることもある」(羽生春夫・同病院高齢診療科主任教授)
かつての高齢患者は70代半ば以下が中心で、日常生活を送ることができる心身の機能を維持していた。ただ長寿化が進み、こうした機能が衰え、認知症などを抱えた75歳以上の患者が増えている。東大病院老年病科の秋下雅弘教授によると、初診の外来患者の6割が認知症という。06年からは10日~2週間の「認知症精査入院」を実施。認知症患者に多い食欲不振や低栄養状態を改善したり、合併症の管理方法や服薬について指導したりしている。
救急利用減らす
名古屋大病院(名古屋市)の老年内科の入院患者は約7割が緊急入院で、平均年齢は86~88歳。「日常生活機能や認知機能の低下、摂食・えん下障害、排泄障害の四大障害を同時に起こしている患者も少なくない」(葛谷雅文教授)
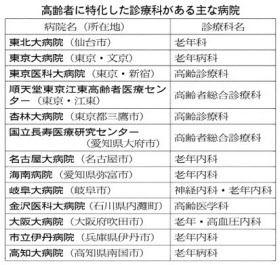
外来を訪れることが難しい高齢患者も増える中、訪問診療に力を入れるのが愛知県弥富市の海南病院だ。医師2人が訪問看護ステーションの看護師やリハビリテーションスタッフとチームを組んで在宅患者や特別養護老人ホームの入所者を回り、月に平均30人を診療する。浅井俊亘・老年内科代表部長は「高齢化が進んだ高齢者施設など、訪問診療への地域のニーズはとても強い。柔軟に対応することで、病院の救急外来を受診する患者を減らすことに結びつけた」と話す。
国立長寿医療研究センターは昨年から、年間1000人の認知症医療の実績を生かし、海外協力にも取り組み始めた。「タイ、台湾に医師を派遣したり研修に受け入れたりして、日本の認知症医療の経験を伝える」(遠藤・内科総合診療部長)という。高齢化のフロントランナーの日本が、老年医学の成果を発信する時代を迎えようとしている。
◇ ◇
国内に専門医1400人超 根治より支える医療
1959年に発足した日本老年医学会は老年医学の標準化と医師への浸透に力を入れてきた。2015年末時点の同学会の会員数は6365人。90年末より約1000人増えた。学会が認定する「老年病専門医」は1426人を数える。
11年に一般の医師のため老年医学を解説した「健康長寿診療ハンドブック」、13年には「高齢者に対する適切な医療提供の指針」を公表。薬物投与の注意点などをまとめた「高齢者の安全な薬物療法ガイドライン2015」も作成している。
同学会理事長で大阪大学病院老年・高血圧内科の楽木宏実教授は「目指すのは従来の『根治させる医療』以上に、慢性病と上手に付き合う『治し支える医療』。海外では老年科医が他科の治療方針の判断に関わったり、手術前後の内科的管理を担ったりする例もある」と話す。
(編集委員 木村彰、藤井将太)
[日本経済新聞朝刊2016年5月22日付]
ワークスタイルや暮らし・家計管理に役立つノウハウなどをまとめています。
※ NIKKEI STYLE は2023年にリニューアルしました。これまでに公開したコンテンツのほとんどは日経電子版などで引き続きご覧いただけます。













